Mừng ngày Thầy thuốc Việt Nam 27/02/2024
Y đức là phẩm chất tốt đẹp của người làm công tác y tế, được biểu hiện ở tinh thần trách nhiệm cao, tận tụy phục vụ, hết lòng thương yêu chăm sóc người bệnh. Không lời nào có thể diễn tả hết được những sự hy sinh, vất vả,...
Chăm sóc trái tim – Phục hồi thể trạng
Hệ tuần hoàn nói chung và trái tim nói riêng đóng vai trò rất quan trọng trong việc mang máu đi khắp cơ thể nhằm cung cấp oxy và chất dinh dưỡng cần thiết cho hoạt động sống của con người. Tuy nhiên ngày nay những bệnh lý tim mạch...
Lưu ý khi dùng Smecta trong điều trị tiêu chảy
Tiêu chảy là triệu chứng thường gặp do rối loạn chức năng, hấp thu và bài tiết của ống tiêu hóa, bệnh có thể gặp ở tất cả các đối tượng. Tiêu chảy thường được xác định khi bệnh nhân đi ngoài phân lỏng, nhiều nước với số lượng từ...
Cảm nhận của bệnh nhân sau khi dùng thuốc Smecta trị tiêu chảy
Chúng ta không thể phủ nhận được hiệu quả của sản phẩm Smecta, bài viết sau đây là cảm nhận của bệnh nhân sau khi dùng thuốc Smecta trị tiêu chảy. 1. Giới thiệu về bệnh nhân A đã bị tiêu chảy Bệnh nhân N.V.A, 26 tháng tuổi, giới tính...
Nên uống Smecta trước hay sau ăn tốt hơn?
Smecta là một thuốc được chỉ định trong điều trị tiêu chảy cấp ở trẻ em trên 2 tuổi và người lớn. Ngoài ra, thuốc được sử dụng trong điều trị triệu chứng của tiêu chảy mạn tính và các chứng đau liên quan tới rối loạn chức năng ruột...
Bị tiêu chảy uống thuốc gì? Smecta thuốc trị tiêu chảy hiệu quả
Tiêu chảy là một trong những bệnh lý tiêu hóa phổ biến nhất, bệnh thường gặp ở mọi đối tượng và dễ dàng nhận biết với những dấu hiệu: đi ngoài nhiều lần, phân lỏng kèm nước bất thường. Hãy cùng thaythuocvietnam.vn tìm hiểu thông tin: Bị tiêu chảy uống...
Cách sử dụng Smecta điều trị dứt điểm tiêu chảy ở trẻ em
Thuốc Smecta là thuốc tiêu chảy được sử dụng rộng rãi để điều trị tiêu chảy và các rối loạn dạ dày, thực quản phổ biến. Thuốc được chỉ định dùng được cho người lớn và trẻ em. Vậy Smecta được dùng ở trẻ em như thế nào? Cùng tìm...
Tác dụng của Smecta trong điều trị tiêu chảy
Tiêu chảy là một triệu chứng khá phổ biến, gây mệt mỏi cho bệnh nhân, ảnh hưởng rất nhiều đến cuộc sống. Smecta là một thuốc thường được chỉ định điều trị triệu chứng tiêu chảy. Tuy nhiên không phải ai cũng hiểu rõ về thuốc cũng như những lưu...
Smecta – Thuốc điều trị tiêu chảy tốt nhất mang lại hiệu quả tức thì
Tiêu chảy là tình trạng đi ngoài phân lỏng, phân sống từ 3 lần/ngày trở lên. Người bệnh khi bị tiêu chảy có thể kèm theo các triệu chứng khác như đầy hơi, khó tiêu, đau bụng, nôn mửa… ảnh hưởng đến sức khỏe và chất lượng cuộc sống người...
Thuốc trị tiêu chảy Smecta – giải pháp điều trị tiêu chảy tại nhà hiệu quả
Tiêu chảy là một chứng bệnh phổ biến ở đường tiêu hóa, có thể xảy ra ở mọi lứa tuổi. Tiêu chảy là sự gia tăng số lần đi tiêu hoặc giảm dạng phân (phân lỏng hơn). Việc điều trị tiêu chảy là một việc làm cần thiết và nhanh...
Smecta là thuốc gì? Công dụng, cách sử dụng và lưu ý khi dùng
Tiêu chảy là một triệu chứng hay gặp ở cả người lớn và trẻ em. Khi bị tiêu chảy bạn thường được chỉ định dùng thuốc Smecta. Vậy Smecta là thuốc gì, công dụng, cách sử dụng và lưu ý gì khi sử dụng sản phẩm này? Bạn hãy cùng...
Các loại thuốc bổ não cho người lớn tuổi tốt nhất hiện nay
Não là một cơ quan vô cùng phức tạp và giúp điều khiển mọi hoạt động của cơ thể. Bộ não có thể lão hóa dần theo thời gian khi con người già đi. Việc giữ cho tâm trí minh mẫn và cải thiện sức khỏe não bộ luôn được...
Rối loạn tăng động giảm chú ý là gì?
Rối loạn tăng động giảm chú ý là một bệnh lý phổ biến ở trẻ, xuất hiện từ thời thơ ấu và có khả năng kéo dài tới lúc trưởng thành. Bệnh gây nhiều ảnh hưởng tới việc học tập cũng như phát triển tâm lý của trẻ nếu không...
[Xem ngay] – Cách điều trị rối loạn nhận thức thần kinh
Rối loạn nhận thức thần kinh gây nên tình trạng hay quên hoặc thỉnh thoảng vụng về, và những cơn trầm cảm hoặc lo lắng ngắn trong thời gian căng thẳng. Biểu hiện phổ biến của bệnh là mất trí nhớ, khó giao tiếp, gặp khó khăn trong việc xử...
Cảm nhận của bệnh nhân sau khi dùng thuốc bổ não Tanakan
Thuốc bổ não Tanakan được biết đến là loại thuốc có nhiều tác dụng trong điều trị rối loạn nhận thức ở người lớn tuổi, mệt mỏi, căng thẳng thần kinh. Đã có rất nhiều bệnh nhân sau khi sử dụng thuốc bổ não Tanakan sau một thời gian cho...
Forlax – Giải pháp chữa trị táo bón hiệu quả tại nhà
Táo bón là một bệnh lý thường gặp, có thể xảy ra ở mọi đối tượng, mọi lứa tuổi. Táo bón gây ra bởi những nguyên nhân gì, cách điều trị táo bón tại nhà như thế nào, tại sao Forlax chữa trị táo bón hiệu quả, hãy tìm hiểu...
Tanakan trị rối loạn nhận thức ở người lớn, giúp tăng cường chú ý và trí nhớ
Rối loạn nhận thức là tình trạng suy giảm chức năng nhận thức của cơ thể khiến bản thân không thể hoạt động bình thường. Bệnh thường bắt đầu một cách âm thầm nhưng tiến triển của nó có thể gây cản trở đáng kể chất lượng cuộc sống của...
Tanakan hỗ trợ điều trị chứng rối loạn nhận thức hiệu quả
Rối loạn nhận thức là một dạng rối loạn sức khỏe tâm thần chủ yếu làm ảnh hưởng đến khả năng nhận thức của người bệnh, đến mức suy giảm các khả năng học tập, ghi nhớ,.. Đối với bất kỳ rối loạn nhận thức nào thì bệnh nhân cũng...
Viêm đại tràng thể táo bón – Nguyên nhân và Các cách điều trị
Viêm đại tràng thể táo bón là một dạng của tình trạng rối loạn chức năng đại tràng. Đó là hiện tượng viêm xảy ra ở ruột già, tình trạng loét và viêm lớp niêm mạc bên trong đại tràng dẫn đến các triệu chứng như đau bụng, chảy máu...
Trẻ bị tiêu chảy nhiễm khuẩn nên ăn gì để tốt cho sức khỏe?
Tiêu chảy do nhiễm khuẩn là một trong những yếu tố chính gây bệnh tật và tử vong trên trẻ sơ sinh và trẻ em trên toàn thế giới, đặc biệt là các nước đang phát triển. Nếu không can thiệp hiệu quả sẽ để lại nhiều mối nguy hại...
Tác dụng của bột pha dung dịch uống Forlax
Bột pha dung dịch uống Forlax là một loại thuốc được sử dụng để điều trị táo bón ở trẻ em và người lớn. Tuy nhiên, Forlax cũng có thể gây ra một số tác dụng phụ nếu không sử dụng đúng cách. Bài viết dưới đây sẽ cung cấp...
 Tư vấn các bệnh lý phổ biến
Tư vấn các bệnh lý phổ biến
- Tiêu hóa
- Hô hấp
- Truyền nhiễm
- Nội tiết - đái tháo đường
- Tim mạch- Huyết áp
- Suy thận
- Thoát vị đĩa đệm
- Gout
Lưu ý khi dùng Smecta trong điều trị tiêu chảy
Tiêu chảy là triệu chứng thường gặp do rối loạn chức năng, hấp thu và bài tiết của ống tiêu hóa, bệnh có thể gặp ở tất cả các đối tượng. Tiêu chảy thường được xác định khi bệnh nhân đi ngoài phân lỏng, nhiều nước với số lượng từ...
Cảm nhận của bệnh nhân sau khi dùng thuốc Smecta trị tiêu chảy
Chúng ta không thể phủ nhận được hiệu quả của sản phẩm Smecta, bài viết sau đây là cảm nhận của bệnh nhân sau khi dùng thuốc Smecta trị tiêu chảy. 1. Giới thiệu về bệnh nhân A đã bị tiêu chảy Bệnh nhân N.V.A, 26 tháng tuổi, giới tính...
Nên uống Smecta trước hay sau ăn tốt hơn?
Smecta là một thuốc được chỉ định trong điều trị tiêu chảy cấp ở trẻ em trên 2 tuổi và người lớn. Ngoài ra, thuốc được sử dụng trong điều trị triệu chứng của tiêu chảy mạn tính và các chứng đau liên quan tới rối loạn chức năng ruột...
Bị tiêu chảy uống thuốc gì? Smecta thuốc trị tiêu chảy hiệu quả
Tiêu chảy là một trong những bệnh lý tiêu hóa phổ biến nhất, bệnh thường gặp ở mọi đối tượng và dễ dàng nhận biết với những dấu hiệu: đi ngoài nhiều lần, phân lỏng kèm nước bất thường. Hãy cùng thaythuocvietnam.vn tìm hiểu thông tin: Bị tiêu chảy uống...
Cách sử dụng Smecta điều trị dứt điểm tiêu chảy ở trẻ em
Thuốc Smecta là thuốc tiêu chảy được sử dụng rộng rãi để điều trị tiêu chảy và các rối loạn dạ dày, thực quản phổ biến. Thuốc được chỉ định dùng được cho người lớn và trẻ em. Vậy Smecta được dùng ở trẻ em như thế nào? Cùng tìm...
Tác dụng của Smecta trong điều trị tiêu chảy
Tiêu chảy là một triệu chứng khá phổ biến, gây mệt mỏi cho bệnh nhân, ảnh hưởng rất nhiều đến cuộc sống. Smecta là một thuốc thường được chỉ định điều trị triệu chứng tiêu chảy. Tuy nhiên không phải ai cũng hiểu rõ về thuốc cũng như những lưu...
Smecta – Thuốc điều trị tiêu chảy tốt nhất mang lại hiệu quả tức thì
Tiêu chảy là tình trạng đi ngoài phân lỏng, phân sống từ 3 lần/ngày trở lên. Người bệnh khi bị tiêu chảy có thể kèm theo các triệu chứng khác như đầy hơi, khó tiêu, đau bụng, nôn mửa… ảnh hưởng đến sức khỏe và chất lượng cuộc sống người...
Thuốc trị tiêu chảy Smecta – giải pháp điều trị tiêu chảy tại nhà hiệu quả
Tiêu chảy là một chứng bệnh phổ biến ở đường tiêu hóa, có thể xảy ra ở mọi lứa tuổi. Tiêu chảy là sự gia tăng số lần đi tiêu hoặc giảm dạng phân (phân lỏng hơn). Việc điều trị tiêu chảy là một việc làm cần thiết và nhanh...
Smecta là thuốc gì? Công dụng, cách sử dụng và lưu ý khi dùng
Tiêu chảy là một triệu chứng hay gặp ở cả người lớn và trẻ em. Khi bị tiêu chảy bạn thường được chỉ định dùng thuốc Smecta. Vậy Smecta là thuốc gì, công dụng, cách sử dụng và lưu ý gì khi sử dụng sản phẩm này? Bạn hãy cùng...
Forlax – Giải pháp chữa trị táo bón hiệu quả tại nhà
Táo bón là một bệnh lý thường gặp, có thể xảy ra ở mọi đối tượng, mọi lứa tuổi. Táo bón gây ra bởi những nguyên nhân gì, cách điều trị táo bón tại nhà như thế nào, tại sao Forlax chữa trị táo bón hiệu quả, hãy tìm hiểu...
Viêm đại tràng thể táo bón – Nguyên nhân và Các cách điều trị
Viêm đại tràng thể táo bón là một dạng của tình trạng rối loạn chức năng đại tràng. Đó là hiện tượng viêm xảy ra ở ruột già, tình trạng loét và viêm lớp niêm mạc bên trong đại tràng dẫn đến các triệu chứng như đau bụng, chảy máu...
Trẻ bị tiêu chảy nhiễm khuẩn nên ăn gì để tốt cho sức khỏe?
Tiêu chảy do nhiễm khuẩn là một trong những yếu tố chính gây bệnh tật và tử vong trên trẻ sơ sinh và trẻ em trên toàn thế giới, đặc biệt là các nước đang phát triển. Nếu không can thiệp hiệu quả sẽ để lại nhiều mối nguy hại...
Lưu ý khi dùng Smecta trong điều trị tiêu chảy
Tiêu chảy là triệu chứng thường gặp do rối loạn chức năng, hấp thu và bài tiết của ống tiêu hóa, bệnh có thể gặp ở tất cả các đối tượng. Tiêu chảy thường được xác định khi bệnh nhân đi ngoài phân lỏng, nhiều nước với số lượng từ...
Cảm nhận của bệnh nhân sau khi dùng thuốc Smecta trị tiêu chảy
Chúng ta không thể phủ nhận được hiệu quả của sản phẩm Smecta, bài viết sau đây là cảm nhận của bệnh nhân sau khi dùng thuốc Smecta trị tiêu chảy. 1. Giới thiệu về bệnh nhân A đã bị tiêu chảy Bệnh nhân N.V.A, 26 tháng tuổi, giới tính...
Nên uống Smecta trước hay sau ăn tốt hơn?
Smecta là một thuốc được chỉ định trong điều trị tiêu chảy cấp ở trẻ em trên 2 tuổi và người lớn. Ngoài ra, thuốc được sử dụng trong điều trị triệu chứng của tiêu chảy mạn tính và các chứng đau liên quan tới rối loạn chức năng ruột...
Bị tiêu chảy uống thuốc gì? Smecta thuốc trị tiêu chảy hiệu quả
Tiêu chảy là một trong những bệnh lý tiêu hóa phổ biến nhất, bệnh thường gặp ở mọi đối tượng và dễ dàng nhận biết với những dấu hiệu: đi ngoài nhiều lần, phân lỏng kèm nước bất thường. Hãy cùng thaythuocvietnam.vn tìm hiểu thông tin: Bị tiêu chảy uống...
Cách sử dụng Smecta điều trị dứt điểm tiêu chảy ở trẻ em
Thuốc Smecta là thuốc tiêu chảy được sử dụng rộng rãi để điều trị tiêu chảy và các rối loạn dạ dày, thực quản phổ biến. Thuốc được chỉ định dùng được cho người lớn và trẻ em. Vậy Smecta được dùng ở trẻ em như thế nào? Cùng tìm...
Tác dụng của Smecta trong điều trị tiêu chảy
Tiêu chảy là một triệu chứng khá phổ biến, gây mệt mỏi cho bệnh nhân, ảnh hưởng rất nhiều đến cuộc sống. Smecta là một thuốc thường được chỉ định điều trị triệu chứng tiêu chảy. Tuy nhiên không phải ai cũng hiểu rõ về thuốc cũng như những lưu...
Smecta – Thuốc điều trị tiêu chảy tốt nhất mang lại hiệu quả tức thì
Tiêu chảy là tình trạng đi ngoài phân lỏng, phân sống từ 3 lần/ngày trở lên. Người bệnh khi bị tiêu chảy có thể kèm theo các triệu chứng khác như đầy hơi, khó tiêu, đau bụng, nôn mửa… ảnh hưởng đến sức khỏe và chất lượng cuộc sống người...
Thuốc trị tiêu chảy Smecta – giải pháp điều trị tiêu chảy tại nhà hiệu quả
Tiêu chảy là một chứng bệnh phổ biến ở đường tiêu hóa, có thể xảy ra ở mọi lứa tuổi. Tiêu chảy là sự gia tăng số lần đi tiêu hoặc giảm dạng phân (phân lỏng hơn). Việc điều trị tiêu chảy là một việc làm cần thiết và nhanh...
Smecta là thuốc gì? Công dụng, cách sử dụng và lưu ý khi dùng
Tiêu chảy là một triệu chứng hay gặp ở cả người lớn và trẻ em. Khi bị tiêu chảy bạn thường được chỉ định dùng thuốc Smecta. Vậy Smecta là thuốc gì, công dụng, cách sử dụng và lưu ý gì khi sử dụng sản phẩm này? Bạn hãy cùng...
Forlax – Giải pháp chữa trị táo bón hiệu quả tại nhà
Táo bón là một bệnh lý thường gặp, có thể xảy ra ở mọi đối tượng, mọi lứa tuổi. Táo bón gây ra bởi những nguyên nhân gì, cách điều trị táo bón tại nhà như thế nào, tại sao Forlax chữa trị táo bón hiệu quả, hãy tìm hiểu...
Viêm đại tràng thể táo bón – Nguyên nhân và Các cách điều trị
Viêm đại tràng thể táo bón là một dạng của tình trạng rối loạn chức năng đại tràng. Đó là hiện tượng viêm xảy ra ở ruột già, tình trạng loét và viêm lớp niêm mạc bên trong đại tràng dẫn đến các triệu chứng như đau bụng, chảy máu...
Trẻ bị tiêu chảy nhiễm khuẩn nên ăn gì để tốt cho sức khỏe?
Tiêu chảy do nhiễm khuẩn là một trong những yếu tố chính gây bệnh tật và tử vong trên trẻ sơ sinh và trẻ em trên toàn thế giới, đặc biệt là các nước đang phát triển. Nếu không can thiệp hiệu quả sẽ để lại nhiều mối nguy hại...
Mùa hè, viêm họng nhiều cơ hội tái phát
Viêm họng là một căn bệnh mà ai cũng có thể mắc phải vài lần trong đời. Các triệu chứng viêm họng thường khiến người bệnh đau đớn, khó chịu. Nếu không điều trị dứt điểm, bệnh có thể gây ảnh hưởng tới chức năng của các cơ quan khác trong...
Những cách chữa viêm mũi dị ứng tại nhà đơn giản
Viêm mũi dị ứng là bệnh lý phổ biến, ảnh hưởng ước tính từ 15 -17% dân số Việt Nam. Với số lượng người mắc đông đảo nhưng rất ít người biết những mẹo điều trị viêm mũi dị ứng tại nhà. Cụ thể những mẹo điều trị viêm mũi...
Các cách chữa đau họng dân gian tại nhà
Đau họng rất hay gặp ở nhiều người, làm ảnh hưởng không nhỏ tới sinh hoạt thường ngày. Với những trường hợp bệnh nhẹ, chúng ta có thể áp dụng các cách chữa viêm họng dân gian để làm dịu bớt những cơn đau rát cổ họng. Dưới đây là...
Nguyên nhân và cách điều trị tình trạng ho ra máu
Ho ra máu là một triệu chứng cảnh báo nhiều căn bệnh nguy hiểm của đường hô hấp. Triệu chứng này không thể coi thường vì trong nhiều trường hợp nó được xem là một cấp cứu nội khoa, nếu không được kiểm soát và điều trị kịp thời có thể...
Ho ra máu: Tình trạng cấp cứu nguy hiểm
Ho ra máu là một tình trạng cấp cứu nội khoa nguy hiểm do nhiều nguyên nhân gây ra. Để hiểu thêm về ho ra máu, xin mời quý độc giả tham khảo bài viết dưới đây! Ho ra máu là gì? Ho ra máu là tình trạng máu từ...
Ho khan uống thuốc gì? Làm gì để mau khỏi bệnh
Ho là phản xạ tốt của cơ thể nhằm loại bỏ các chất gây kích thích lên đường hô hấp. Ho khan được hiểu một cách đơn giản là ho nhưng không kèm theo khạc đờm. Ho khan có nguy hiểm không? Như đã nói ở trên thì ho là...
Ho có đờm: Trị sao cho mau khỏi?
Ho có đờm là tình trạng hay gặp ở cả người lớn và trẻ nhỏ. Ho có đờm có thể là triệu chứng của bệnh đường hô hấp hoặc do các yếu tố dị ứng gây nên. Bệnh gây nên một số khó chịu trong sinh hoạt và cuộc sống...
Ho có đờm-Bỏ túi ngay những điều cần biết về hiện tượng này
Ho có đờm là một triệu chứng gặp trong nhiều bệnh lý khác nhau. Thông qua bài viết hôm nay hy vọng rằng quý độc giả sẽ có những thông tin bổ ích về tình trạng ho có đờm! Ho có đờm là gì? Ho là phản xạ có ích...
Ho khan: Mối lo các bệnh đường hô hấp
Ho là một phản xạ tự nhiên của cơ thể có tác dụng tống các dịch nhầy, đờm, dị vật ra ngoài, làm sạch đường dẫn khí và phổi. Ho có nhiều dạng khác nhau như ho khan, ho có đờm, ... Bài viết dưới đây sẽ giúp chúng ta...
Chữa viêm xoang bằng hoa ngũ sắc
Viêm xoang được điều trị theo từng giai đoạn, tùy theo tổn thương của niêm mạc mũi xoang cũng như nguyên nhân gây viêm mũi xoang mà bác sĩ có những phác đồ xử trí khác nhau. Bên cạnh đó, chữa viêm xoang bằng hoa ngũ sắc cũng rất hiệu...
Cơ chế và nguyên nhân gây bệnh viêm xoang
Viêm xoang là căn bệnh phổ biến trong cộng đồng với tỷ lệ mắc cao. Bệnh không chỉ gây đau nhức, khó chịu ảnh hưởng đến sức khỏe,chất lượng cuộc sống mà còn có thể dẫn đến các biến chứng nguy hiểm như viêm màng não, viêm phế quản mạn......
Những điều cần biết về viêm xoang trán
Viêm xoang trán là một bệnh khá phổ biến hiện nay. Bệnh dai dẳng và rất dễ tái đi tái lại nhiều lần, gây ảnh hưởng tới sức khỏe và cuộc sống xung quanh của người mắc. Vậy triệu chứng của viêm xoang trán là gì? Viêm xoang trán có...
Mùa hè, viêm họng nhiều cơ hội tái phát
Viêm họng là một căn bệnh mà ai cũng có thể mắc phải vài lần trong đời. Các triệu chứng viêm họng thường khiến người bệnh đau đớn, khó chịu. Nếu không điều trị dứt điểm, bệnh có thể gây ảnh hưởng tới chức năng của các cơ quan khác trong...
Những cách chữa viêm mũi dị ứng tại nhà đơn giản
Viêm mũi dị ứng là bệnh lý phổ biến, ảnh hưởng ước tính từ 15 -17% dân số Việt Nam. Với số lượng người mắc đông đảo nhưng rất ít người biết những mẹo điều trị viêm mũi dị ứng tại nhà. Cụ thể những mẹo điều trị viêm mũi...
Các cách chữa đau họng dân gian tại nhà
Đau họng rất hay gặp ở nhiều người, làm ảnh hưởng không nhỏ tới sinh hoạt thường ngày. Với những trường hợp bệnh nhẹ, chúng ta có thể áp dụng các cách chữa viêm họng dân gian để làm dịu bớt những cơn đau rát cổ họng. Dưới đây là...
Nguyên nhân và cách điều trị tình trạng ho ra máu
Ho ra máu là một triệu chứng cảnh báo nhiều căn bệnh nguy hiểm của đường hô hấp. Triệu chứng này không thể coi thường vì trong nhiều trường hợp nó được xem là một cấp cứu nội khoa, nếu không được kiểm soát và điều trị kịp thời có thể...
Ho ra máu: Tình trạng cấp cứu nguy hiểm
Ho ra máu là một tình trạng cấp cứu nội khoa nguy hiểm do nhiều nguyên nhân gây ra. Để hiểu thêm về ho ra máu, xin mời quý độc giả tham khảo bài viết dưới đây! Ho ra máu là gì? Ho ra máu là tình trạng máu từ...
Ho khan uống thuốc gì? Làm gì để mau khỏi bệnh
Ho là phản xạ tốt của cơ thể nhằm loại bỏ các chất gây kích thích lên đường hô hấp. Ho khan được hiểu một cách đơn giản là ho nhưng không kèm theo khạc đờm. Ho khan có nguy hiểm không? Như đã nói ở trên thì ho là...
Ho có đờm: Trị sao cho mau khỏi?
Ho có đờm là tình trạng hay gặp ở cả người lớn và trẻ nhỏ. Ho có đờm có thể là triệu chứng của bệnh đường hô hấp hoặc do các yếu tố dị ứng gây nên. Bệnh gây nên một số khó chịu trong sinh hoạt và cuộc sống...
Ho có đờm-Bỏ túi ngay những điều cần biết về hiện tượng này
Ho có đờm là một triệu chứng gặp trong nhiều bệnh lý khác nhau. Thông qua bài viết hôm nay hy vọng rằng quý độc giả sẽ có những thông tin bổ ích về tình trạng ho có đờm! Ho có đờm là gì? Ho là phản xạ có ích...
Ho khan: Mối lo các bệnh đường hô hấp
Ho là một phản xạ tự nhiên của cơ thể có tác dụng tống các dịch nhầy, đờm, dị vật ra ngoài, làm sạch đường dẫn khí và phổi. Ho có nhiều dạng khác nhau như ho khan, ho có đờm, ... Bài viết dưới đây sẽ giúp chúng ta...
Chữa viêm xoang bằng hoa ngũ sắc
Viêm xoang được điều trị theo từng giai đoạn, tùy theo tổn thương của niêm mạc mũi xoang cũng như nguyên nhân gây viêm mũi xoang mà bác sĩ có những phác đồ xử trí khác nhau. Bên cạnh đó, chữa viêm xoang bằng hoa ngũ sắc cũng rất hiệu...
Cơ chế và nguyên nhân gây bệnh viêm xoang
Viêm xoang là căn bệnh phổ biến trong cộng đồng với tỷ lệ mắc cao. Bệnh không chỉ gây đau nhức, khó chịu ảnh hưởng đến sức khỏe,chất lượng cuộc sống mà còn có thể dẫn đến các biến chứng nguy hiểm như viêm màng não, viêm phế quản mạn......
Những điều cần biết về viêm xoang trán
Viêm xoang trán là một bệnh khá phổ biến hiện nay. Bệnh dai dẳng và rất dễ tái đi tái lại nhiều lần, gây ảnh hưởng tới sức khỏe và cuộc sống xung quanh của người mắc. Vậy triệu chứng của viêm xoang trán là gì? Viêm xoang trán có...
Bệnh tay chân miệng ở trẻ và 6 sai lầm của cha mẹ khiến bệnh thêm nặng
Khi trẻ bị tay chân miệng, phụ huynh thường không tắm rửa cho con hoặc cho con dùng kháng sinh quá sớm… Đây là những sai lầm mà cha mẹ hay mắc phải, vô tình làm bệnh của con thêm nặng. Để hiểu hơn về bệnh tay chân miệng ở...
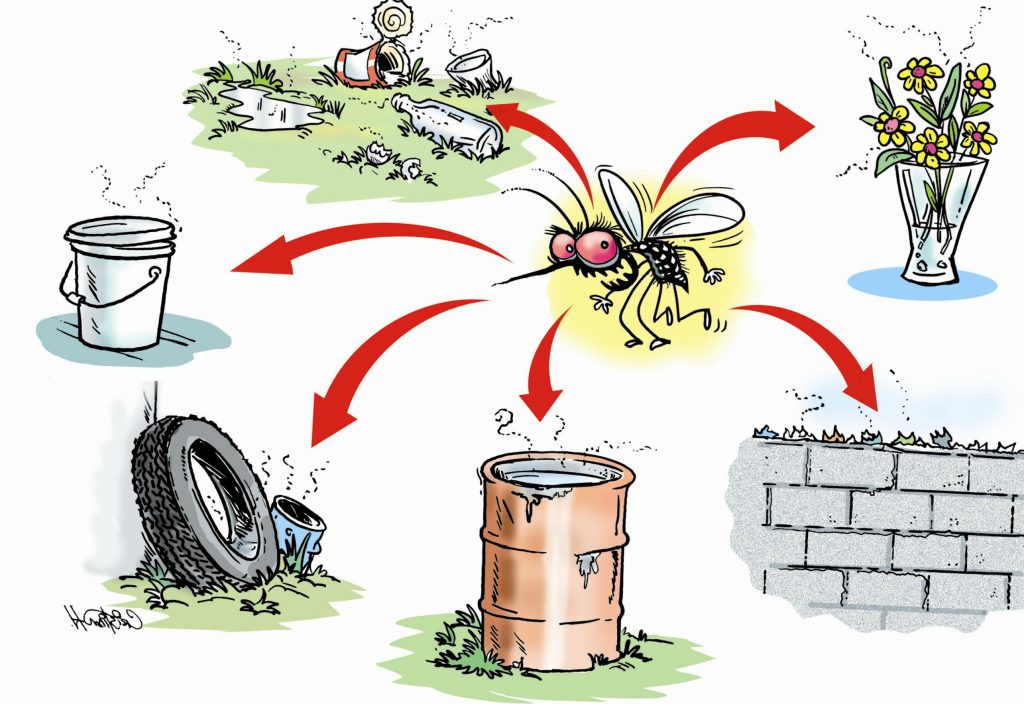
Người đã bị sốt xuất huyết có mắc lại không?
Sốt xuất huyết ở trẻ: Nguyên nhân, đường lây và triệu chứng Câu hỏi: Tôi có một cháu gái năm nay được 8 tuổi. Năm vừa rồi cháu bị bệnh, đưa đi khám tại BV Nhiệt Đới thì được chẩn đoán là sốt xuất huyết, phải truyền dịch. Vậy con...
Tư vấn: Sốt xuất huyết ở trẻ em
Sốt xuất huyết ở trẻ và vấn đề hạ sốt Câu hỏi: Chào Bác sĩ! Em đọc tài liệu thấy có nói bệnh sốt xuất huyết ở trẻ nguy hiểm nhất là lúc hạ sốt. Con em bị sốt đã 3 ngày, có ho và sổ mũi; đã uống thuốc...
Người sốt xuất huyết nên ăn gì, kiêng gì?
Bệnh sốt xuất huyết là bệnh truyền nhiễm cấp tính do virus Dengue gây ra. Triệu chứng của sốt xuất huyết đặc trưng bởi sốt, xuất huyết và thoát huyết tương. Bên cạnh các phác đồ điều trị sốt xuất huyết thì chế độ dinh dưỡng là yếu tố quyết...
8 câu hỏi thường gặp về bệnh sốt xuất huyết
Rất nhiều câu hỏi xoay quanh vấn đề ăn gì khi bị sốt xuất huyết hay sốt xuất huyết ở phụ nữ cho con bú. Bài viết này tổng hợp 8 câu hỏi thường gặp về bệnh sốt xuất huyết. Câu hỏi 1: Ngứa trong khi bị sốt xuất huyết...
Dấu hiệu sốt xuất huyết- cách nhận biết không được bỏ qua
Sốt xuất huyết có thể bùng phát thành dịch, nếu không được phát hiện và điều trị đúng cách sẽ dẫn đến biến chứng nguy hiểm. Chính vì vậy, bản thân mỗi người chúng ta cần biết cách nhận biết các dấu hiệu sốt xuất huyết . Những dấu hiệu...
Xét nghiệm cần làm để chẩn đoán Sốt xuất huyết
Sau khi có những biểu hiện của sốt xuất huyết, người bệnh cần nhanh chóng thực hiện các xét nghiệm theo chỉ dẫn của bác sĩ để tìm nguyên nhân và có phác đồ điều trị sốt xuất huyết phù hợp. Vậy cụ thể các xét nghiệm sốt xuất huyết...
Nguyên nhân và đường lây truyền sốt xuất huyết Dengue
Sốt xuất huyết là bệnh truyền nhiễm nguy hiểm diễn biến nhanh và dễ tiến triển nặng. Để phòng tránh được bệnh sốt xuất huyết cần hiểu rõ đường lây truyền sốt xuất huyết. Vậy sốt xuất huyết lây qua đường nào? Bài viết sau đây sẽ trình bày nguyên...
Sốt xuất huyết ở phụ nữ mang thai
Sốt xuất huyết là bệnh truyền nhiễm nguy hiểm và có thể lây lan thành dịch. Bệnh có nhiều biến chứng nguy hiểm nếu không được theo dõi và điều trị đúng cách. Đối tượng bệnh nhân sốt xuất huyết Dengue ở phụ nữ mang thai có thể gây nguy...
Triệu chứng của sốt siêu vi- cần biết để tránh các biến chứng nguy hiểm
Sốt siêu vi là bệnh thường gặp, do các loại virus gây nên. Sốt siêu vi có thể lành tính, người bệnh phục hồi nhanh, nhưng bệnh cũng có thể gây nên các biến chứng nặng nề nếu không được phát hiện, điều trị kịp thời. Bài viết sau có...
Chốc mép (lở mép) nên ăn gì cho nhanh khỏi?
Lở mép hay chốc mép thường xảy ra vào mùa hè với tất cả mọi đối tượng. Bệnh gây khó chịu, đau đớn, ăn uống bất tiện và trong người lúc nào cũng cảm thấy mệt mỏi. Vậy bị chốc mép kiêng ăn gì hay nên ăn gì cho nhanh...
Tổng quan về sốt siêu vi và cách điều trị hiệu quả
Mùa hè này thời tiết sáng nắng, chiều mưa. Hôm nắng chang chang, hôm lại mưa nhòa tầm mắt. Thời tiết này là thời điểm rất thuận lợi cho các bệnh đường hô hấp phát triển trong đó thường gặp nhất là sốt siêu vi. Vậy sốt siêu vi biểu...
Bệnh tay chân miệng ở trẻ và 6 sai lầm của cha mẹ khiến bệnh thêm nặng
Khi trẻ bị tay chân miệng, phụ huynh thường không tắm rửa cho con hoặc cho con dùng kháng sinh quá sớm… Đây là những sai lầm mà cha mẹ hay mắc phải, vô tình làm bệnh của con thêm nặng. Để hiểu hơn về bệnh tay chân miệng ở...
Người đã bị sốt xuất huyết có mắc lại không?
Sốt xuất huyết ở trẻ: Nguyên nhân, đường lây và triệu chứng Câu hỏi: Tôi có một cháu gái năm nay được 8 tuổi. Năm vừa rồi cháu bị bệnh, đưa đi khám tại BV Nhiệt Đới thì được chẩn đoán là sốt xuất huyết, phải truyền dịch. Vậy con...
Tư vấn: Sốt xuất huyết ở trẻ em
Sốt xuất huyết ở trẻ và vấn đề hạ sốt Câu hỏi: Chào Bác sĩ! Em đọc tài liệu thấy có nói bệnh sốt xuất huyết ở trẻ nguy hiểm nhất là lúc hạ sốt. Con em bị sốt đã 3 ngày, có ho và sổ mũi; đã uống thuốc...
Người sốt xuất huyết nên ăn gì, kiêng gì?
Bệnh sốt xuất huyết là bệnh truyền nhiễm cấp tính do virus Dengue gây ra. Triệu chứng của sốt xuất huyết đặc trưng bởi sốt, xuất huyết và thoát huyết tương. Bên cạnh các phác đồ điều trị sốt xuất huyết thì chế độ dinh dưỡng là yếu tố quyết...
8 câu hỏi thường gặp về bệnh sốt xuất huyết
Rất nhiều câu hỏi xoay quanh vấn đề ăn gì khi bị sốt xuất huyết hay sốt xuất huyết ở phụ nữ cho con bú. Bài viết này tổng hợp 8 câu hỏi thường gặp về bệnh sốt xuất huyết. Câu hỏi 1: Ngứa trong khi bị sốt xuất huyết...
Dấu hiệu sốt xuất huyết- cách nhận biết không được bỏ qua
Sốt xuất huyết có thể bùng phát thành dịch, nếu không được phát hiện và điều trị đúng cách sẽ dẫn đến biến chứng nguy hiểm. Chính vì vậy, bản thân mỗi người chúng ta cần biết cách nhận biết các dấu hiệu sốt xuất huyết . Những dấu hiệu...
Xét nghiệm cần làm để chẩn đoán Sốt xuất huyết
Sau khi có những biểu hiện của sốt xuất huyết, người bệnh cần nhanh chóng thực hiện các xét nghiệm theo chỉ dẫn của bác sĩ để tìm nguyên nhân và có phác đồ điều trị sốt xuất huyết phù hợp. Vậy cụ thể các xét nghiệm sốt xuất huyết...
Nguyên nhân và đường lây truyền sốt xuất huyết Dengue
Sốt xuất huyết là bệnh truyền nhiễm nguy hiểm diễn biến nhanh và dễ tiến triển nặng. Để phòng tránh được bệnh sốt xuất huyết cần hiểu rõ đường lây truyền sốt xuất huyết. Vậy sốt xuất huyết lây qua đường nào? Bài viết sau đây sẽ trình bày nguyên...
Sốt xuất huyết ở phụ nữ mang thai
Sốt xuất huyết là bệnh truyền nhiễm nguy hiểm và có thể lây lan thành dịch. Bệnh có nhiều biến chứng nguy hiểm nếu không được theo dõi và điều trị đúng cách. Đối tượng bệnh nhân sốt xuất huyết Dengue ở phụ nữ mang thai có thể gây nguy...
Triệu chứng của sốt siêu vi- cần biết để tránh các biến chứng nguy hiểm
Sốt siêu vi là bệnh thường gặp, do các loại virus gây nên. Sốt siêu vi có thể lành tính, người bệnh phục hồi nhanh, nhưng bệnh cũng có thể gây nên các biến chứng nặng nề nếu không được phát hiện, điều trị kịp thời. Bài viết sau có...
Chốc mép (lở mép) nên ăn gì cho nhanh khỏi?
Lở mép hay chốc mép thường xảy ra vào mùa hè với tất cả mọi đối tượng. Bệnh gây khó chịu, đau đớn, ăn uống bất tiện và trong người lúc nào cũng cảm thấy mệt mỏi. Vậy bị chốc mép kiêng ăn gì hay nên ăn gì cho nhanh...
Tổng quan về sốt siêu vi và cách điều trị hiệu quả
Mùa hè này thời tiết sáng nắng, chiều mưa. Hôm nắng chang chang, hôm lại mưa nhòa tầm mắt. Thời tiết này là thời điểm rất thuận lợi cho các bệnh đường hô hấp phát triển trong đó thường gặp nhất là sốt siêu vi. Vậy sốt siêu vi biểu...
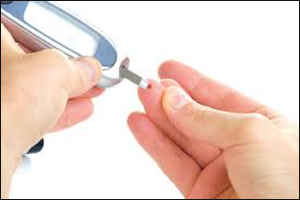
Hướng dẫn cách thử tiểu đường tại nhà từ A đến Z
Đối với những người mắc bệnh đái tháo đường thì việc theo dõi mức đường huyết (hay còn gọi là mức glucose máu) là một việc quan trọng. Bạn hoàn toàn có thể tự kiểm tra đường huyết ở nhà với bộ dụng cụ là máy đo đường huyết cá...
Phân biệt hạ đường huyết và tụt huyết áp
Hạ đường huyết và tụt huyết áp là hai tình trạng thường gặp nhất trong cuộc sống. Chúng ta cần phân biệt rõ 2 tình trạng này để có cách xử lý phù hợp. 1. Khái niệm hạ đường huyết và tụt huyết áp Hạ đường huyết là tình trạng...
Đường huyết cao nên ăn gì để giảm?
Bạn đang gặp khó khăn trong việc lựa chọn các loại thực phẩm tốt nhất cho người bị tiểu đường? Bạn không biết đường huyết cao nên ăn gì để ngăn ngừa các biến chứng của bệnh tiểu đường? Đừng lo lắng, với các gợi ý chúng tôi đưa ra...
Dinh dưỡng từ đậu nành giúp cải thiện bệnh mỡ máu
Chị N.T.H (35 tuổi, nhân viên văn phòng), người gầy ốm tá hỏa khi bác sĩ kết luận mình bị máu nhiễm mỡ trong lần khám sức khỏe tổng quát gần đây. Theo lời bác sĩ, máu nhiễm mỡ không còn là căn bệnh của người già, người thừa cân,...
Thực đơn 7 ngày cho người tiểu đường
Hiện nay, lối sống nhanh và việc lười vận động đã khiến cho bệnh tiểu đường trở nên phổ biến ở mọi lứa tuổi, mọi giới tính. Tiểu đường thường gây ra các biến chứng nguy hiểm về mắt, tim mạch, huyết áp. Bệnh tiểu đường còn gây ra nhiều...
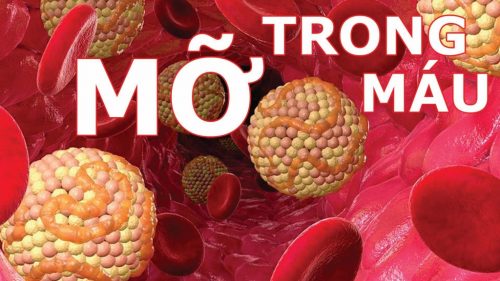
Tổng quan bệnh rối loạn mỡ máu
Rối loạn lipid máu là tình trạng có mức độ không lành mạnh của một hoặc nhiều loại lipid (chất béo) trong máu. Tình trạng này lâu ngày sẽ dẫn đến các bệnh tim mạch và các vấn đề sức khỏe nghiêm trọng khác. Rối loạn mỡ máu là gì?...
Cách điều trị rối loạn mỡ máu hiện nay
Rối loạn lipid máu là tăng cholesterol, triglycerid huyết tương, hoặc cả hai. Điều trị bao gồm sự thay đổi chế độ ăn uống, tập thể dục, và thuốc giảm lipid. Nguyên tắc chung trong điều trị tăng mỡ máu Nguyên tắc chính trong điều trị rối loạn lipid máu...
Chỉ số mỡ máu và những điều cần biết
Mỡ máu rất quan trọng đối với sức khỏe của tế bào, nhưng chúng có thể gây hại khi tích tụ trong máu. Đôi khi chúng có thể dẫn đến tắc động mạch, viêm, xơ vữa động mạch. Điều này có thể khiến tim bạn không hoạt động bình thường...
Người bị rối loạn mỡ máu nên ăn gì để tốt cho sức khỏe?
Rối loạn mỡ máu là tình trạng nồng độ chất béo quá cao so với bình thường. Rối loạn mỡ máu có thể ảnh hưởng tới mọi lứa tuổi. Bên cạnh sử dụng thuốc để điều trị. Dinh dưỡng đóng vai trò vô cùng quan trọng. Vậy, Người bị rối...
Mối quan hệ giữa đái tháo đường và rối loạn lipid máu
Bạn thường nghe nhắc đến nguy cơ rối loạn lipid máu trong đái tháo đường? Vậy thực chất mối quan hệ giữa đái tháo đường và rối loạn lipid máu là gì? Câu trả lời sẽ có trong bài viết này của chúng tôi. Mối quan hệ giữa đái tháo...
Bệnh tiểu đường có di truyền không?
Bệnh tiểu đường có di truyền không là câu hỏi của đại đa số những người mắc bệnh tiểu đường hoặc gia đình có người mắc bệnh. Bài viết dưới đây phần nào sẽ giải đáp cho bạn những thắc mắc trên. Phân loại bệnh tiểu đường Bệnh tiểu đường...
Sống chung với đái tháo đường trong thời chuyển mùa
Mùa đông là không phải là mùa lý tưởng với người bệnh đái tháo đường. Thời tiết lạnh, chuyển mùa dễ khiến bệnh nhân bị stress, dễ bị giảm đường và có khuynh hướng đông vón dẫn tới đột quỵ gây ra nhiều biến chứng nghiêm trọng. Trời lạnh dễ...
Hướng dẫn cách thử tiểu đường tại nhà từ A đến Z
Đối với những người mắc bệnh đái tháo đường thì việc theo dõi mức đường huyết (hay còn gọi là mức glucose máu) là một việc quan trọng. Bạn hoàn toàn có thể tự kiểm tra đường huyết ở nhà với bộ dụng cụ là máy đo đường huyết cá...
Phân biệt hạ đường huyết và tụt huyết áp
Hạ đường huyết và tụt huyết áp là hai tình trạng thường gặp nhất trong cuộc sống. Chúng ta cần phân biệt rõ 2 tình trạng này để có cách xử lý phù hợp. 1. Khái niệm hạ đường huyết và tụt huyết áp Hạ đường huyết là tình trạng...
Đường huyết cao nên ăn gì để giảm?
Bạn đang gặp khó khăn trong việc lựa chọn các loại thực phẩm tốt nhất cho người bị tiểu đường? Bạn không biết đường huyết cao nên ăn gì để ngăn ngừa các biến chứng của bệnh tiểu đường? Đừng lo lắng, với các gợi ý chúng tôi đưa ra...
Dinh dưỡng từ đậu nành giúp cải thiện bệnh mỡ máu
Chị N.T.H (35 tuổi, nhân viên văn phòng), người gầy ốm tá hỏa khi bác sĩ kết luận mình bị máu nhiễm mỡ trong lần khám sức khỏe tổng quát gần đây. Theo lời bác sĩ, máu nhiễm mỡ không còn là căn bệnh của người già, người thừa cân,...
Thực đơn 7 ngày cho người tiểu đường
Hiện nay, lối sống nhanh và việc lười vận động đã khiến cho bệnh tiểu đường trở nên phổ biến ở mọi lứa tuổi, mọi giới tính. Tiểu đường thường gây ra các biến chứng nguy hiểm về mắt, tim mạch, huyết áp. Bệnh tiểu đường còn gây ra nhiều...
Tổng quan bệnh rối loạn mỡ máu
Rối loạn lipid máu là tình trạng có mức độ không lành mạnh của một hoặc nhiều loại lipid (chất béo) trong máu. Tình trạng này lâu ngày sẽ dẫn đến các bệnh tim mạch và các vấn đề sức khỏe nghiêm trọng khác. Rối loạn mỡ máu là gì?...
Cách điều trị rối loạn mỡ máu hiện nay
Rối loạn lipid máu là tăng cholesterol, triglycerid huyết tương, hoặc cả hai. Điều trị bao gồm sự thay đổi chế độ ăn uống, tập thể dục, và thuốc giảm lipid. Nguyên tắc chung trong điều trị tăng mỡ máu Nguyên tắc chính trong điều trị rối loạn lipid máu...
Chỉ số mỡ máu và những điều cần biết
Mỡ máu rất quan trọng đối với sức khỏe của tế bào, nhưng chúng có thể gây hại khi tích tụ trong máu. Đôi khi chúng có thể dẫn đến tắc động mạch, viêm, xơ vữa động mạch. Điều này có thể khiến tim bạn không hoạt động bình thường...
Người bị rối loạn mỡ máu nên ăn gì để tốt cho sức khỏe?
Rối loạn mỡ máu là tình trạng nồng độ chất béo quá cao so với bình thường. Rối loạn mỡ máu có thể ảnh hưởng tới mọi lứa tuổi. Bên cạnh sử dụng thuốc để điều trị. Dinh dưỡng đóng vai trò vô cùng quan trọng. Vậy, Người bị rối...
Mối quan hệ giữa đái tháo đường và rối loạn lipid máu
Bạn thường nghe nhắc đến nguy cơ rối loạn lipid máu trong đái tháo đường? Vậy thực chất mối quan hệ giữa đái tháo đường và rối loạn lipid máu là gì? Câu trả lời sẽ có trong bài viết này của chúng tôi. Mối quan hệ giữa đái tháo...
Bệnh tiểu đường có di truyền không?
Bệnh tiểu đường có di truyền không là câu hỏi của đại đa số những người mắc bệnh tiểu đường hoặc gia đình có người mắc bệnh. Bài viết dưới đây phần nào sẽ giải đáp cho bạn những thắc mắc trên. Phân loại bệnh tiểu đường Bệnh tiểu đường...
Sống chung với đái tháo đường trong thời chuyển mùa
Mùa đông là không phải là mùa lý tưởng với người bệnh đái tháo đường. Thời tiết lạnh, chuyển mùa dễ khiến bệnh nhân bị stress, dễ bị giảm đường và có khuynh hướng đông vón dẫn tới đột quỵ gây ra nhiều biến chứng nghiêm trọng. Trời lạnh dễ...
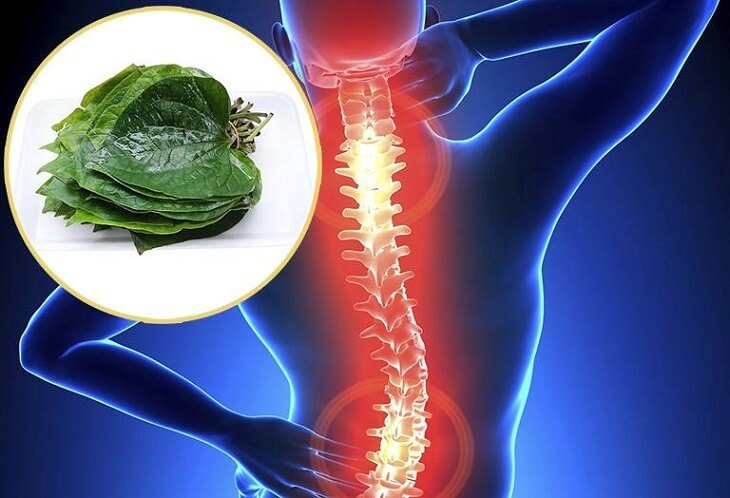
Chăm sóc trái tim – Phục hồi thể trạng
Hệ tuần hoàn nói chung và trái tim nói riêng đóng vai trò rất quan trọng trong việc mang máu đi khắp cơ thể nhằm cung cấp oxy và chất dinh dưỡng cần thiết cho hoạt động sống của con người. Tuy nhiên ngày nay những bệnh lý tim mạch...
Cách dùng cây đuôi chuột chữa bệnh tim hiệu quả
Trong các nghiên cứu về điều trị bệnh tim, bên cạnh những nghiên cứu về y học hiện đại, người ta lại bắt đầu chú trọng hơn về các loại dược liệu vì hiệu quả và tính an toàn của nó so với thuốc tân dược. Theo dân gian cây...
Dấu hiệu bệnh tim ở người trẻ tuổi không nên bỏ qua
Tuổi dậy thì là quãng thời gian có nhiều thay đổi lớn về mặt tâm sinh lý ở trẻ em. Đây cũng là giai đoạn có nhiều thay đổi về thể chất và có những ảnh hưởng khác nhau ở mỗi giới. Những biến đổi tâm sinh lý trong thời...
Bệnh tim sống được bao lâu? Cách kéo dài tuổi thọ
Bệnh tim mạch là các tình trạng liên quan đến sức khỏe trái tim. Bệnh tim nằm trong danh sách những bệnh có tỷ lệ tử vong cao hàng đầu trên thế giới. Vậy người bị bệnh tim sống được bao lâu? Cách để kéo dài tuổi thọ như thế...
Bệnh tim có di truyền không? Nguyên nhân?
Chúng ta ai cũng biết trái tim là cơ quan hoạt động không ngừng nghỉ, là cơ quan quan trọng của cơ thể mỗi người. Để cơ thể luôn luôn khỏe mạnh thì trái tim cũng phải luôn được quan tâm, chăm sóc. Khi tìm hiểu về trái tim, rất...
Ăn gì tốt cho tim mạch – Xem ngay!
Hiện nay, số lượng người mắc các bệnh về tim mạch tăng lên đáng kể .Chính vì thế,mọi người rất quan tâm về một chế độ ăn lành mạnh để ngăn ngừa các căn bệnh về tim mạch. Sau đây chúng ta cùng tìm hiểu về các chế độ ăn...
Bệnh tim mạch vành: Nguyên nhân – Triệu chứng – Cách điều trị
Bệnh tim mạch vành có tỷ lệ người mắc khá cao, gây tử vong hàng đầu tại Việt Nam cũng như các quốc gia trên thế giới. Bệnh tim mạch vành nếu không được phát hiện và điều trị từ sớm thì có thể dẫn đến những biến chứng vô...
Bệnh suy tim ở trẻ em có nguy hiểm không – Cách chăm sóc
Suy tim là tình trạng tim không đủ khả năng bơm máu để đáp ứng nhu cầu chuyển hóa của các mô bên trong cơ thể hoặc nhận lượng máu từ tĩnh mạch trở về hoặc cả hai tình trạng trên. Bệnh lý này xảy ra ở mọi đối tượng...
Biến chứng nguy hiểm bệnh suy tim giai đoạn cuối
1. Biểu hiện của bệnh suy tim giai đoạn cuối Suy tim là hội chứng lâm sàng do có sự biến đổi cấu trúc hoặc chức năng của tim hoặc cả hai, hậu quả là giảm khả năng tống máu đi nuôi các cơ quan hoặc giảm khả năng chứa...
Bệnh hở van tim 2 lá: Nguyên nhân – Biểu hiện – Cách phòng tránh
Quả tim của chúng ta có bốn buồng tim được gọi là nhĩ trái, nhĩ phải ở phía trên, thất trái, thất phải ở phía dưới, bốn van tim là van hai lá, van ba lá, van động mạch chủ, van động mạch phổi. Để đảm bảo hoạt động bình...
[Cảnh báo] – biểu hiện của bệnh tim giai đoạn cuối
Bệnh tim giai đoạn cuối hay suy tim độ IV là suy tim ở mức độ nặng nhất. Ở giai đoạn cuối, các triệu chứng đã biểu hiện rầm rộ, bệnh nhân phải đối mặt với nhiều biến chứng nguy hiểm hơn. Tuy nhiên, nếu có hiểu biết rõ về...
Bệnh tim có chữa được không nếu phát hiện sớm?
Bệnh lý tim mạch đang là nguyên nhân tử vong hàng đầu trên thế giới. Cứ 100 người tử vong thì có tới 33 người có nguyên nhân từ bệnh lý tim mạch. Vậy bệnh tim có chữa được không nếu phát hiện sớm? Bài viết dưới đây của Thầy...
Chăm sóc trái tim – Phục hồi thể trạng
Hệ tuần hoàn nói chung và trái tim nói riêng đóng vai trò rất quan trọng trong việc mang máu đi khắp cơ thể nhằm cung cấp oxy và chất dinh dưỡng cần thiết cho hoạt động sống của con người. Tuy nhiên ngày nay những bệnh lý tim mạch...
Cách dùng cây đuôi chuột chữa bệnh tim hiệu quả
Trong các nghiên cứu về điều trị bệnh tim, bên cạnh những nghiên cứu về y học hiện đại, người ta lại bắt đầu chú trọng hơn về các loại dược liệu vì hiệu quả và tính an toàn của nó so với thuốc tân dược. Theo dân gian cây...
Dấu hiệu bệnh tim ở người trẻ tuổi không nên bỏ qua
Tuổi dậy thì là quãng thời gian có nhiều thay đổi lớn về mặt tâm sinh lý ở trẻ em. Đây cũng là giai đoạn có nhiều thay đổi về thể chất và có những ảnh hưởng khác nhau ở mỗi giới. Những biến đổi tâm sinh lý trong thời...
Bệnh tim sống được bao lâu? Cách kéo dài tuổi thọ
Bệnh tim mạch là các tình trạng liên quan đến sức khỏe trái tim. Bệnh tim nằm trong danh sách những bệnh có tỷ lệ tử vong cao hàng đầu trên thế giới. Vậy người bị bệnh tim sống được bao lâu? Cách để kéo dài tuổi thọ như thế...
Bệnh tim có di truyền không? Nguyên nhân?
Chúng ta ai cũng biết trái tim là cơ quan hoạt động không ngừng nghỉ, là cơ quan quan trọng của cơ thể mỗi người. Để cơ thể luôn luôn khỏe mạnh thì trái tim cũng phải luôn được quan tâm, chăm sóc. Khi tìm hiểu về trái tim, rất...
Ăn gì tốt cho tim mạch – Xem ngay!
Hiện nay, số lượng người mắc các bệnh về tim mạch tăng lên đáng kể .Chính vì thế,mọi người rất quan tâm về một chế độ ăn lành mạnh để ngăn ngừa các căn bệnh về tim mạch. Sau đây chúng ta cùng tìm hiểu về các chế độ ăn...
Bệnh tim mạch vành: Nguyên nhân – Triệu chứng – Cách điều trị
Bệnh tim mạch vành có tỷ lệ người mắc khá cao, gây tử vong hàng đầu tại Việt Nam cũng như các quốc gia trên thế giới. Bệnh tim mạch vành nếu không được phát hiện và điều trị từ sớm thì có thể dẫn đến những biến chứng vô...
Bệnh suy tim ở trẻ em có nguy hiểm không – Cách chăm sóc
Suy tim là tình trạng tim không đủ khả năng bơm máu để đáp ứng nhu cầu chuyển hóa của các mô bên trong cơ thể hoặc nhận lượng máu từ tĩnh mạch trở về hoặc cả hai tình trạng trên. Bệnh lý này xảy ra ở mọi đối tượng...
Biến chứng nguy hiểm bệnh suy tim giai đoạn cuối
1. Biểu hiện của bệnh suy tim giai đoạn cuối Suy tim là hội chứng lâm sàng do có sự biến đổi cấu trúc hoặc chức năng của tim hoặc cả hai, hậu quả là giảm khả năng tống máu đi nuôi các cơ quan hoặc giảm khả năng chứa...
Bệnh hở van tim 2 lá: Nguyên nhân – Biểu hiện – Cách phòng tránh
Quả tim của chúng ta có bốn buồng tim được gọi là nhĩ trái, nhĩ phải ở phía trên, thất trái, thất phải ở phía dưới, bốn van tim là van hai lá, van ba lá, van động mạch chủ, van động mạch phổi. Để đảm bảo hoạt động bình...
[Cảnh báo] – biểu hiện của bệnh tim giai đoạn cuối
Bệnh tim giai đoạn cuối hay suy tim độ IV là suy tim ở mức độ nặng nhất. Ở giai đoạn cuối, các triệu chứng đã biểu hiện rầm rộ, bệnh nhân phải đối mặt với nhiều biến chứng nguy hiểm hơn. Tuy nhiên, nếu có hiểu biết rõ về...
Bệnh tim có chữa được không nếu phát hiện sớm?
Bệnh lý tim mạch đang là nguyên nhân tử vong hàng đầu trên thế giới. Cứ 100 người tử vong thì có tới 33 người có nguyên nhân từ bệnh lý tim mạch. Vậy bệnh tim có chữa được không nếu phát hiện sớm? Bài viết dưới đây của Thầy...
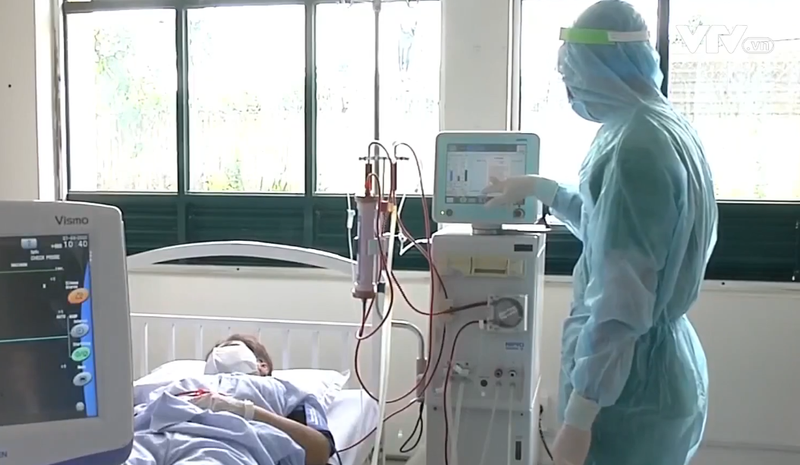
Dấu hiệu nhận biết suy thận là gì?
Theo WHO, 10% dân số trên thế giới đang gặp các vấn đề về thận. Tỷ lệ mắc hiện đang tăng rất nhanh, ước tính tới 2030 có khoảng 5.2 triệu người mắc bệnh thận và chạy thận nhân tạo. Vậy dấu hiệu nào của cơ thể nhắc nhở bạn...
Nguyên nhân dẫn tới suy thận là gì?
Suy thận làm cho chức năng thận bị suy giảm, khả năng lọc máu và bài tiết chất thải, điều hoà thể tích máu,...đều bị ảnh hưởng và gây ra các biến chứng nghiêm trọng. Việc xác định rõ nguyên nhân gây suy thận và kịp thời điều trị sẽ...
Những vấn đề xoay quanh bệnh suy thận
Ở Việt Nam có khoảng 5 triệu người đang bị suy thận, 26000 người suy thận nặng phải thay thận và 8000 trường hợp mắc mới mỗi năm. Điều này đã báo hiệu hồi chuông về mức độ nguy hiểm của suy thận nói riêng và các bệnh lý về...
Các giai đoạn của suy thận mạn
Suy thận mạn gồm nhiều giai đoạn với mức độ tăng nặng dần. Theo đó, khi phát triển đến giai đoạn cuối, người bệnh có thể phải điều trị thay thế thận như: chạy thận nhân tạo, thẩm phân phúc mạc.. Bài viết dưới đây sẽ cung cấp đầy đủ...
Hiểu đúng về suy thận mạn
Suy thận mạn là căn bệnh nguy hiểm và khi bệnh tiến triển đến giai đoạn cuối thì tỷ lệ tử vong rất cao.Tuy vậy có khá nhiều người còn chủ quan và suy nghĩ sai lầm về căn bệnh này dẫn tới làm tăng nguy cơ mắc bệnh. Vậy...
Tường tận về suy thận cấp
Suy thận cấp thường xảy ra rất đột ngột, có thể kéo dài vài giờ, vài ngày hoặc thậm chí từ 1- 2 tháng. Từ đó gây ra các biến chứng nguy hiểm cho bệnh nhân như: tim mạch, thần kinh, tiêu hoá.... Vậy suy thận cấp là bệnh gì?...
Chế độ ăn quan trọng như thế nào trong điều trị suy thận
Một chế độ dinh dưỡng hợp lý sẽ giúp bảo tồn chức năng thận, kéo dài thời gian phải chạy thận, hạn chế biến chứng của bệnh. Hơn nữa, nó còn góp phần nâng cao chất lượng cuộc sống của người bệnh, làm chậm diễn tiến các giai đoạn của...
Suy thận độ 2 có nguy hiểm không? Làm sao để nhận biết bệnh?
Suy thận độ 2 là một trong 5 cấp độ của suy thận. Ở cấp độ này, bệnh có thể được đẩy lùi nếu người mắc được điều trị kịp thời và đúng phương pháp. Vậy mức độ nguy hiểm của suy thận độ 2 thế nào? cách nhận biết...
Quy trình chạy thận nhân tạo: Những điều cần biết?
Có ba phương pháp điều trị cho những người bị bệnh thận giai đoạn cuối, bao gồm: Chạy thận nhân tạo, lọc màng bụng và ghép thận. Trong đó, chạy thận nhân tạo là phương pháp điều trị hữu hiệu và phổ biến nhất cho các trường hợp suy thận...
Suy thận giai đoạn cuối có chữa được không?
Suy thận giai đoạn cuối là mức độ nặng nhất của bệnh thận mạn tính. Đây cũng là lúc thận của bạn không còn đáp ứng được nhu cầu của cơ thể. Vậy, mức độ nguy hiểm của nó ra sao, có chữa được không? 1. Mức độ nguy hiểm...
Dấu hiệu suy thận: Phát hiện sớm để trị kịp thời
Dấu hiệu suy thận rất mờ hồ và khó nhận biết để phát hiện ra từ giai đoạn sớm. Bệnh không chỉ khiến người bệnh giảm sút sức khỏe nghiêm trọng mà còn rất tốn kém trong quá trình điều trị. Phát hiện sớm để điều trị kịp thời sẽ...
Những nguyên nhân suy thận bạn nên biết
Nhiều người rất bất ngờ khi nhận chẩn đoán bị suy thận, họ hoang mang không biết nguyên nhân suy thận do đâu. Vậy, nguyên nhân suy thận là gì? Cách phòng tránh ra sao? Nguyên nhân suy thận bạn nên biết 1. Nguyên nhân suy thận Suy thận được...
Dấu hiệu nhận biết suy thận là gì?
Theo WHO, 10% dân số trên thế giới đang gặp các vấn đề về thận. Tỷ lệ mắc hiện đang tăng rất nhanh, ước tính tới 2030 có khoảng 5.2 triệu người mắc bệnh thận và chạy thận nhân tạo. Vậy dấu hiệu nào của cơ thể nhắc nhở bạn...
Nguyên nhân dẫn tới suy thận là gì?
Suy thận làm cho chức năng thận bị suy giảm, khả năng lọc máu và bài tiết chất thải, điều hoà thể tích máu,...đều bị ảnh hưởng và gây ra các biến chứng nghiêm trọng. Việc xác định rõ nguyên nhân gây suy thận và kịp thời điều trị sẽ...
Những vấn đề xoay quanh bệnh suy thận
Ở Việt Nam có khoảng 5 triệu người đang bị suy thận, 26000 người suy thận nặng phải thay thận và 8000 trường hợp mắc mới mỗi năm. Điều này đã báo hiệu hồi chuông về mức độ nguy hiểm của suy thận nói riêng và các bệnh lý về...
Các giai đoạn của suy thận mạn
Suy thận mạn gồm nhiều giai đoạn với mức độ tăng nặng dần. Theo đó, khi phát triển đến giai đoạn cuối, người bệnh có thể phải điều trị thay thế thận như: chạy thận nhân tạo, thẩm phân phúc mạc.. Bài viết dưới đây sẽ cung cấp đầy đủ...
Hiểu đúng về suy thận mạn
Suy thận mạn là căn bệnh nguy hiểm và khi bệnh tiến triển đến giai đoạn cuối thì tỷ lệ tử vong rất cao.Tuy vậy có khá nhiều người còn chủ quan và suy nghĩ sai lầm về căn bệnh này dẫn tới làm tăng nguy cơ mắc bệnh. Vậy...
Tường tận về suy thận cấp
Suy thận cấp thường xảy ra rất đột ngột, có thể kéo dài vài giờ, vài ngày hoặc thậm chí từ 1- 2 tháng. Từ đó gây ra các biến chứng nguy hiểm cho bệnh nhân như: tim mạch, thần kinh, tiêu hoá.... Vậy suy thận cấp là bệnh gì?...
Chế độ ăn quan trọng như thế nào trong điều trị suy thận
Một chế độ dinh dưỡng hợp lý sẽ giúp bảo tồn chức năng thận, kéo dài thời gian phải chạy thận, hạn chế biến chứng của bệnh. Hơn nữa, nó còn góp phần nâng cao chất lượng cuộc sống của người bệnh, làm chậm diễn tiến các giai đoạn của...
Suy thận độ 2 có nguy hiểm không? Làm sao để nhận biết bệnh?
Suy thận độ 2 là một trong 5 cấp độ của suy thận. Ở cấp độ này, bệnh có thể được đẩy lùi nếu người mắc được điều trị kịp thời và đúng phương pháp. Vậy mức độ nguy hiểm của suy thận độ 2 thế nào? cách nhận biết...
Quy trình chạy thận nhân tạo: Những điều cần biết?
Có ba phương pháp điều trị cho những người bị bệnh thận giai đoạn cuối, bao gồm: Chạy thận nhân tạo, lọc màng bụng và ghép thận. Trong đó, chạy thận nhân tạo là phương pháp điều trị hữu hiệu và phổ biến nhất cho các trường hợp suy thận...
Suy thận giai đoạn cuối có chữa được không?
Suy thận giai đoạn cuối là mức độ nặng nhất của bệnh thận mạn tính. Đây cũng là lúc thận của bạn không còn đáp ứng được nhu cầu của cơ thể. Vậy, mức độ nguy hiểm của nó ra sao, có chữa được không? 1. Mức độ nguy hiểm...
Dấu hiệu suy thận: Phát hiện sớm để trị kịp thời
Dấu hiệu suy thận rất mờ hồ và khó nhận biết để phát hiện ra từ giai đoạn sớm. Bệnh không chỉ khiến người bệnh giảm sút sức khỏe nghiêm trọng mà còn rất tốn kém trong quá trình điều trị. Phát hiện sớm để điều trị kịp thời sẽ...
Những nguyên nhân suy thận bạn nên biết
Nhiều người rất bất ngờ khi nhận chẩn đoán bị suy thận, họ hoang mang không biết nguyên nhân suy thận do đâu. Vậy, nguyên nhân suy thận là gì? Cách phòng tránh ra sao? Nguyên nhân suy thận bạn nên biết 1. Nguyên nhân suy thận Suy thận được...
Điều trị thoát vị đĩa đệm như thế nào?
Thoát vị đĩa đệm là bệnh lý phổ biến, diễn biến mãn tính. Bệnh gây chèn ép các dây thần kinh và gây viêm, đau, tê bì, bệnh có thể nặng lên làm ảnh hưởng chất lượng cuộc sống, giảm hay mất khả năng lao động,.. Chính vì vậy, người...
Tổng quan về thoát vị đĩa đệm cột sống thắt lưng
Thoát vị đĩa đệm cột sống thắt lưng là gì? Giải phẫu cột sống thắt lưng và vị trí thường xảy ra thoát vị đĩa đệm Cột sống được chia làm 4 phần, trong đó phần thắt lưng gồm 5 đốt sống nằm liên tiếp phía dưới những đốt sống...
Thoát vị đĩa đệm cổ: Điều trị để tránh biến chứng nguy hiểm
Thoát vị đĩa đệm cổ là một trong những căn bệnh gây ra sự khó chịu và đau đớn cho người mắc. Trong Y học, thoát vị đĩa đệm cột sống cổ không trực tiếp gây nguy hiểm đến tính mạng nhưng lại có thể tạo ra những biến chứng...
Triệu chứng của thoát vị đĩa đệm là gì?
Thoát vị đĩa đệm là một bệnh gặp ở mọi lứa tuổi đặc biệt ngày nay tỉ lệ người trẻ tuổi mắc bệnh ngày càng nhiều. Tình trạng thoát vị đĩa đệm gây nên những triệu chứng ảnh hưởng đến sức khỏe, sinh hoạt, làm việc của người bệnh. Vậy...
Hiểu đúng về thoát vị đĩa đệm để điều trị dứt điểm
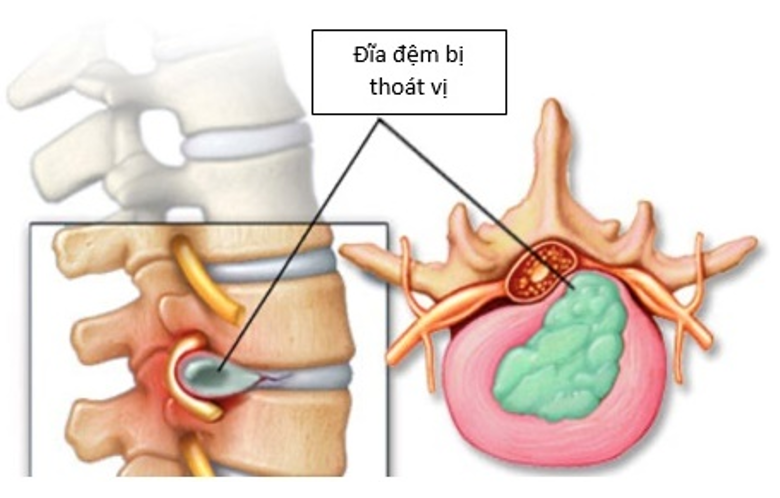
Thoát vị đĩa đệm là tình trạng nhân nhầy của đĩa đệm thoát ra khỏi vị trí bình thường chèn ép lên rễ thần kinh gây đau nhức, tê bì, ảnh hưởng không nhỏ tới khả năng vận động, sinh hoạt của người bệnh. Đây là bệnh xương khớp rất...
Thoát vị đĩa đệm có chữa được không?
Thoát vị đĩa đệm khiến người bệnh phải chịu những cơn đau đứng ngồi không xong, đi lại thì vô cùng khó khăn, cực nhọc. Không ít người thắc mắc, thoát vị đĩa đệm có chữa được không?. Và bài viết dưới đây sẽ giải đáp thắc mắc này. 1....
Người bị thoát vị đĩa đệm nên ăn gì và kiêng gì?
Bên cạnh các phương pháp điều trị, dinh dưỡng cũng đóng vai trò quyết định khả năng bình phục của người bệnh. Với người bệnh thoát vị đĩa đệm cũng không phải là ngoại lệ. Vậy người bị thoát vị đĩa đệm nên ăn gì và kiêng gì? 1. Dinh...
10 bài tập thoát vị đĩa đệm cho hiệu quả cao
Thoát vị đĩa đệm làm cản trở người bệnh trong công việc, sinh hoạt hàng ngày. Kết hợp điều trị cùng những phương pháp khác, các bài tập hàng ngày cho người thoát vị đĩa đệm sẽ giúp tăng cường sức dẻo dai của xương khớp, giảm tình trạng đau...
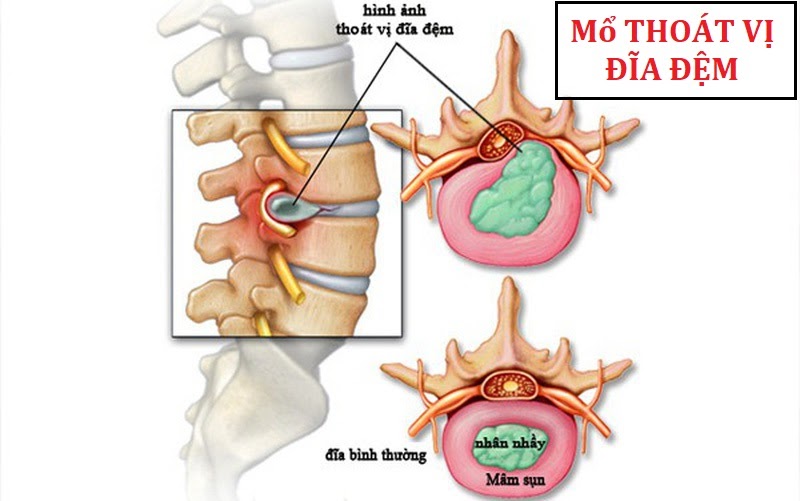
Mổ thoát vị đĩa đệm và những điều cần tuân thủ
Đĩa đệm là một cấu trúc gồm các lớp sợi xơ khá chắc chắn được xếp theo vòng tâm, bên trong có chứa nhân keo gelatin. Nhờ đặc tính đàn hồi và cấu tạo đặc biệt nên đĩa đệm giúp cơ thể vận động linh hoạt và giảm xóc, giảm...
Mách bạn 4 cách chữa thoát vị đĩa đệm từ Đông y hiệu quả cao
Thoát vị đĩa đệm là bệnh rất phổ biến, gây ra các triệu chứng đau cột sống cổ, đau lưng, tê bì chân tay,... Hiện nay, chữa thoát vị đĩa đệm bằng bảo tồn đĩa đệm là ưu tiên hàng đầu cho bệnh nhân chưa có biến chứng. Điều trị...
Điều trị thoát vị đĩa đệm như thế nào?
Thoát vị đĩa đệm là bệnh lý phổ biến, diễn biến mãn tính. Bệnh gây chèn ép các dây thần kinh và gây viêm, đau, tê bì, bệnh có thể nặng lên làm ảnh hưởng chất lượng cuộc sống, giảm hay mất khả năng lao động,.. Chính vì vậy, người...
Tổng quan về thoát vị đĩa đệm cột sống thắt lưng
Thoát vị đĩa đệm cột sống thắt lưng là gì? Giải phẫu cột sống thắt lưng và vị trí thường xảy ra thoát vị đĩa đệm Cột sống được chia làm 4 phần, trong đó phần thắt lưng gồm 5 đốt sống nằm liên tiếp phía dưới những đốt sống...
Thoát vị đĩa đệm cổ: Điều trị để tránh biến chứng nguy hiểm
Thoát vị đĩa đệm cổ là một trong những căn bệnh gây ra sự khó chịu và đau đớn cho người mắc. Trong Y học, thoát vị đĩa đệm cột sống cổ không trực tiếp gây nguy hiểm đến tính mạng nhưng lại có thể tạo ra những biến chứng...
Triệu chứng của thoát vị đĩa đệm là gì?
Thoát vị đĩa đệm là một bệnh gặp ở mọi lứa tuổi đặc biệt ngày nay tỉ lệ người trẻ tuổi mắc bệnh ngày càng nhiều. Tình trạng thoát vị đĩa đệm gây nên những triệu chứng ảnh hưởng đến sức khỏe, sinh hoạt, làm việc của người bệnh. Vậy...
Hiểu đúng về thoát vị đĩa đệm để điều trị dứt điểm
Thoát vị đĩa đệm là tình trạng nhân nhầy của đĩa đệm thoát ra khỏi vị trí bình thường chèn ép lên rễ thần kinh gây đau nhức, tê bì, ảnh hưởng không nhỏ tới khả năng vận động, sinh hoạt của người bệnh. Đây là bệnh xương khớp rất...
Thoát vị đĩa đệm có chữa được không?
Thoát vị đĩa đệm khiến người bệnh phải chịu những cơn đau đứng ngồi không xong, đi lại thì vô cùng khó khăn, cực nhọc. Không ít người thắc mắc, thoát vị đĩa đệm có chữa được không?. Và bài viết dưới đây sẽ giải đáp thắc mắc này. 1....
Người bị thoát vị đĩa đệm nên ăn gì và kiêng gì?
Bên cạnh các phương pháp điều trị, dinh dưỡng cũng đóng vai trò quyết định khả năng bình phục của người bệnh. Với người bệnh thoát vị đĩa đệm cũng không phải là ngoại lệ. Vậy người bị thoát vị đĩa đệm nên ăn gì và kiêng gì? 1. Dinh...
10 bài tập thoát vị đĩa đệm cho hiệu quả cao
Thoát vị đĩa đệm làm cản trở người bệnh trong công việc, sinh hoạt hàng ngày. Kết hợp điều trị cùng những phương pháp khác, các bài tập hàng ngày cho người thoát vị đĩa đệm sẽ giúp tăng cường sức dẻo dai của xương khớp, giảm tình trạng đau...
Mổ thoát vị đĩa đệm và những điều cần tuân thủ
Đĩa đệm là một cấu trúc gồm các lớp sợi xơ khá chắc chắn được xếp theo vòng tâm, bên trong có chứa nhân keo gelatin. Nhờ đặc tính đàn hồi và cấu tạo đặc biệt nên đĩa đệm giúp cơ thể vận động linh hoạt và giảm xóc, giảm...
Mách bạn 4 cách chữa thoát vị đĩa đệm từ Đông y hiệu quả cao
Thoát vị đĩa đệm là bệnh rất phổ biến, gây ra các triệu chứng đau cột sống cổ, đau lưng, tê bì chân tay,... Hiện nay, chữa thoát vị đĩa đệm bằng bảo tồn đĩa đệm là ưu tiên hàng đầu cho bệnh nhân chưa có biến chứng. Điều trị...
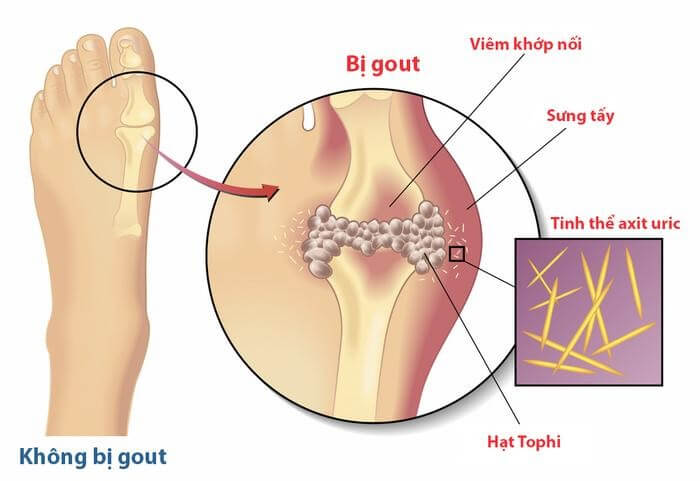
Những điều cần biết về Acid uric
Acid uric là gì? Acid uric là hợp chất hóa học có công thức C5H4N4O3 được tạo ra nhờ quá trình thoái giáng hóa các nhân purin. Đây là một acid yếu nên thường bị chuyển hóa thành dạng muối urat hòa tan trong huyết tương sau đó được đào...
Giải pháp gout không đau đớn, không tái phát, không tàn phế
Bạn đã từng có những cơn đau đột ngột? Gout gây ra cơn đau khớp cấp tính Bạn đã từng đột ngột bị đau dữ dội ở khớp bàn ngón chân cái, khớp cổ chân, cổ tay sau trận nhậu tới bến cùng bạn bè? Vùng khớp đau sưng tấy,...
Đông y chữa bệnh gout bằng lá tía tô
Từ lâu, tía tô đã được dân gian sử dụng làm thuốc chữa nhiều bệnh. Tuy nhiên, chữa bệnh gout bằng lá tía tô không phải ai cũng biết. Tía tô có tác dụng làm giảm các cơn đau do gout gây ra. Hiện nay, có nhiều cách trị gout...
Bệnh gout là gì? Điều trị dứt điểm
Khi xã hội phát triển ngày càng hiện đại, đời sống con người cũng được nâng cao hơn, nguồn thực phẩm đa dạng cùng môi trường sinh hoạt hằng ngày thay đổi. Các bệnh xương khớp nói chung trong đó có căn bệnh mang tên “bệnh gout” ngày càng phổ...
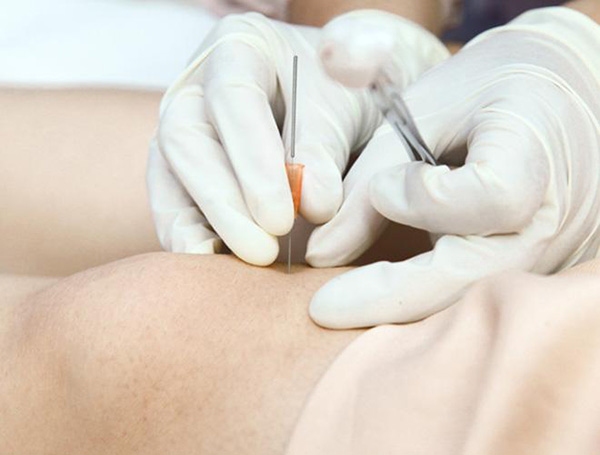
Phương pháp cấy chỉ điều trị bệnh gout có hiệu quả không?
Gout là bệnh lý viêm khớp phổ biến nhất ở người lớn và đứng thứ 2 trong các bệnh khớp. Nếu không phát hiện và kiểm soát tốt được bệnh thì hậu quả là người bệnh phải đối mặt với nguy cơ tàn phế, giảm sút trầm trọng chất lượng...
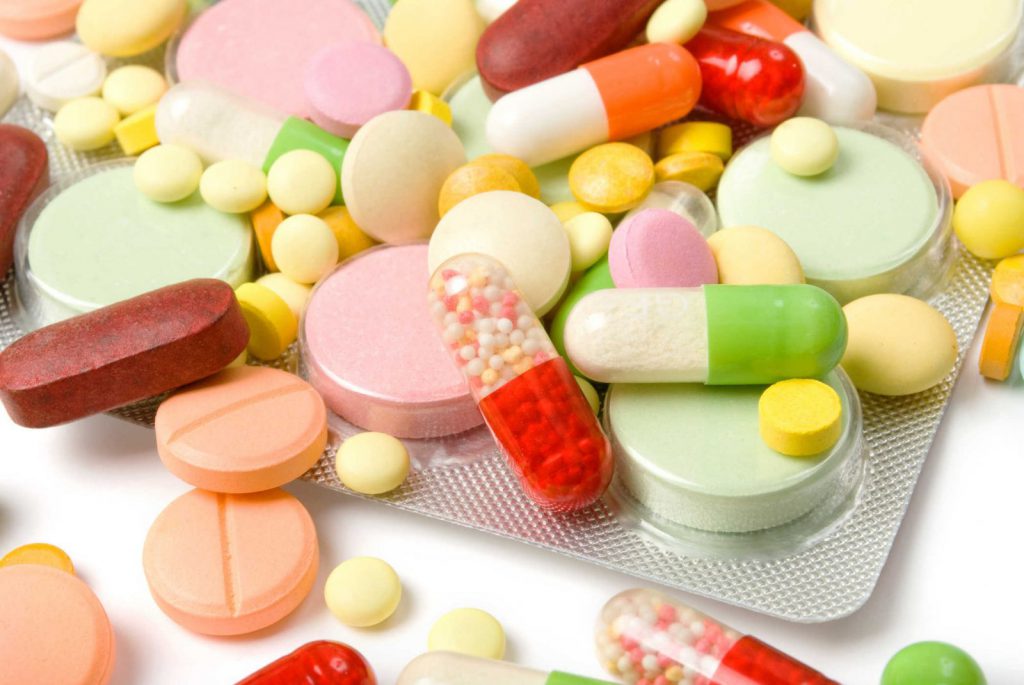
Sử dụng thuốc chữa bệnh gout hiệu quả
Bệnh gout nếu không được điều trị, có thể gây ra tổn thương vĩnh viễn cho khớp. Hiện nay, việc điều trị bệnh chủ yếu vẫn là dùng thuốc kết hợp với chế độ ăn uống hợp lý. Vậy có những loại thuốc chữa bệnh gout nào và cách sử...
Người bị bệnh gout kiêng ăn gì?
Bệnh gout là một loại viêm khớp, thường gây ra bởi sự tích tụ axit uric trong máu. Axit uric là một chất thường được hình thành từ quá trình phân hủy thức ăn. Vậy thực chất thức ăn và bệnh gout có mối liên hệ thế nào và bệnh...
Nguyên nhân bệnh gout – hiểu đúng để phòng ngừa
Gout là một trong các bệnh lý phổ biến hiện nay. Đa số mọi người đều nghĩ bệnh gout là do ăn nhiều thịt gây ra. Cách hiểu này không sai nhưng chưa hoàn toàn đủ. Vậy nguyên nhân bệnh gout là gì? Bài viết sau sẽ cung cấp đầy...
Các sai lầm thường gặp trong chẩn đoán và điều trị bệnh gout
Gout là bệnh một bệnh mạn tính nguy hiểm, gây đau đớn rất nhiều cho bệnh nhân. Việc hiểu sai các kiến thức về bệnh gout và điều trị gout làm cho quá trình điều trị gặp nhiều khó khăn và không mang lại hiệu quả. Cùng tìm hiểu các...
Chế độ ăn cho người bệnh gout
Ngày nay, xã hội hiện đại với các thói quen sinh hoạt và ăn uống không hợp lý đã làm tỉ lệ người mắc bệnh gout ngày một gia tăng. Kéo theo đó là những hậu quả gout để lại gây tàn phế khớp, giảm năng suất lao động, giảm...
Biến chứng của bệnh gout
Gout là bệnh rổi loạn chuyển hóa thường gặp. Không chỉ gây đau đớn, khó chịu cho người mắc bởi những cơn gout cấp. Bệnh gout còn để lại những hậu quả nặng nề, gây tàn phá khớp và tổn thương các cơ quan trong cơ thể. Những biến chứng...
Cách phòng chống bệnh gout
Gout là một bệnh rối loạn chuyển hóa thường gặp. Nguyên nhân do tăng nồng độ acid uric trong máu làm tổn thương đến các cơ quan khác nhau của cơ thể. Mà hay gặp nhất là ở khớp. Bệnh gout đang có xu hướng ngày càng gia tăng. Bệnh...
Những điều cần biết về Acid uric
Acid uric là gì? Acid uric là hợp chất hóa học có công thức C5H4N4O3 được tạo ra nhờ quá trình thoái giáng hóa các nhân purin. Đây là một acid yếu nên thường bị chuyển hóa thành dạng muối urat hòa tan trong huyết tương sau đó được đào...
Giải pháp gout không đau đớn, không tái phát, không tàn phế
Bạn đã từng có những cơn đau đột ngột? Gout gây ra cơn đau khớp cấp tính Bạn đã từng đột ngột bị đau dữ dội ở khớp bàn ngón chân cái, khớp cổ chân, cổ tay sau trận nhậu tới bến cùng bạn bè? Vùng khớp đau sưng tấy,...
Đông y chữa bệnh gout bằng lá tía tô
Từ lâu, tía tô đã được dân gian sử dụng làm thuốc chữa nhiều bệnh. Tuy nhiên, chữa bệnh gout bằng lá tía tô không phải ai cũng biết. Tía tô có tác dụng làm giảm các cơn đau do gout gây ra. Hiện nay, có nhiều cách trị gout...
Bệnh gout là gì? Điều trị dứt điểm
Khi xã hội phát triển ngày càng hiện đại, đời sống con người cũng được nâng cao hơn, nguồn thực phẩm đa dạng cùng môi trường sinh hoạt hằng ngày thay đổi. Các bệnh xương khớp nói chung trong đó có căn bệnh mang tên “bệnh gout” ngày càng phổ...
Phương pháp cấy chỉ điều trị bệnh gout có hiệu quả không?
Gout là bệnh lý viêm khớp phổ biến nhất ở người lớn và đứng thứ 2 trong các bệnh khớp. Nếu không phát hiện và kiểm soát tốt được bệnh thì hậu quả là người bệnh phải đối mặt với nguy cơ tàn phế, giảm sút trầm trọng chất lượng...
Sử dụng thuốc chữa bệnh gout hiệu quả
Bệnh gout nếu không được điều trị, có thể gây ra tổn thương vĩnh viễn cho khớp. Hiện nay, việc điều trị bệnh chủ yếu vẫn là dùng thuốc kết hợp với chế độ ăn uống hợp lý. Vậy có những loại thuốc chữa bệnh gout nào và cách sử...
Người bị bệnh gout kiêng ăn gì?
Bệnh gout là một loại viêm khớp, thường gây ra bởi sự tích tụ axit uric trong máu. Axit uric là một chất thường được hình thành từ quá trình phân hủy thức ăn. Vậy thực chất thức ăn và bệnh gout có mối liên hệ thế nào và bệnh...
Nguyên nhân bệnh gout – hiểu đúng để phòng ngừa
Gout là một trong các bệnh lý phổ biến hiện nay. Đa số mọi người đều nghĩ bệnh gout là do ăn nhiều thịt gây ra. Cách hiểu này không sai nhưng chưa hoàn toàn đủ. Vậy nguyên nhân bệnh gout là gì? Bài viết sau sẽ cung cấp đầy...
Các sai lầm thường gặp trong chẩn đoán và điều trị bệnh gout
Gout là bệnh một bệnh mạn tính nguy hiểm, gây đau đớn rất nhiều cho bệnh nhân. Việc hiểu sai các kiến thức về bệnh gout và điều trị gout làm cho quá trình điều trị gặp nhiều khó khăn và không mang lại hiệu quả. Cùng tìm hiểu các...
Chế độ ăn cho người bệnh gout
Ngày nay, xã hội hiện đại với các thói quen sinh hoạt và ăn uống không hợp lý đã làm tỉ lệ người mắc bệnh gout ngày một gia tăng. Kéo theo đó là những hậu quả gout để lại gây tàn phế khớp, giảm năng suất lao động, giảm...
Biến chứng của bệnh gout
Gout là bệnh rổi loạn chuyển hóa thường gặp. Không chỉ gây đau đớn, khó chịu cho người mắc bởi những cơn gout cấp. Bệnh gout còn để lại những hậu quả nặng nề, gây tàn phá khớp và tổn thương các cơ quan trong cơ thể. Những biến chứng...
Cách phòng chống bệnh gout
Gout là một bệnh rối loạn chuyển hóa thường gặp. Nguyên nhân do tăng nồng độ acid uric trong máu làm tổn thương đến các cơ quan khác nhau của cơ thể. Mà hay gặp nhất là ở khớp. Bệnh gout đang có xu hướng ngày càng gia tăng. Bệnh...
 Các bệnh lý thường gặp
Các bệnh lý thường gặp
- Thần kinh - Cơ xương khớp
- Bệnh Ung bướu
- Cây thuốc
- Bệnh về Mắt
- Tai - Mũi - Họng
- Tâm thần
- Khỏe đẹp
- Nam khoa
Hướng dẫn sử dụng Tanakan đúng cách
Tanakan - Để xa tầm tay trẻ em. Đọc kỹ hướng dẫn sử dụng trước khi dùng. Nếu cần thêm thông tin xin hỏi ý kiến bác sĩ. 1. TÊN THUỐC: TANAKAN ® 2. THÀNH PHẦN Hoạt chất chính: Chiết xuất lá Ginkgo biloba được tiêu chuẩn hóa (EGb 761),...
U xơ tử cung nguy hiểm như thế nào?
Có tới 30% phụ nữ ở độ tuổi từ 30 đến 50 mắc u xơ tử cung. Con số này đang có xu hướng gia tăng trong thời gian gần đây. Vậy u xơ tử cung có nguy hiểm không? U xơ tử cung là gì? Bệnh u xơ tử...
Thìa canh và các thực phẩm chức năng hỗ trợ điều trị đái tháo đường
Thìa canh là loại cây thân thảo dạng dây leo cao 6-10m. Dây thìa canh được ghi nhận có tác dụng gián tiếp lên sự tiết Insulin của tuỵ tạng vì vậy thường dùng để điều trị đái tháo đường. Cùng tìm hiểu về thìa canh và các sản phẩm...
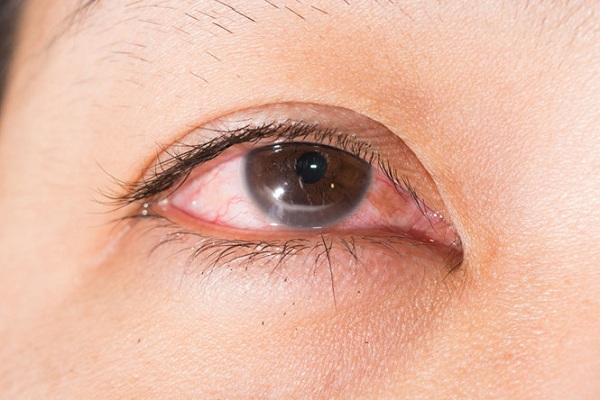
Trị đau mắt đỏ như thế nào cho mau khỏi?
Đau mắt đỏ bao lâu thì khỏi? Bệnh đau mắt đỏ thường tự hết sau 7 - 14 ngày, ít để lại di chứng. Tuy nhiên, thời gian khỏi bệnh còn phụ thuộc vào các yếu tố: mức độ đáp ứng thuốc, giải pháp điều trị và nguyên nhân gây...
Thông tin về điếc đột ngột và giải pháp cải thiện từ Kim Thính
Điếc đột ngột là tình trạng người bệnh bị suy giảm thính lực rất nhanh. Chỉ sau vài giờ, người bệnh gần như bị điếc hoàn toàn. Hiện nay, việc sử dụng Kim Thính để tăng cường thính lực, cải thiện điếc đột ngột đang được nhiều người tin dùng....
Rối loạn lo âu có nguy hiểm không?
Rối loạn lo âu là căn bệnh còn mới mẻ với nhiều người, thậm chí người đang mắc bệnh cũng không hề biết mình bị bệnh. Chính vì sự hiểu biết về căn bệnh này còn hạn hẹp nên rất nhiều hậu quả đáng tiếc đã xảy ra. Vậy bản...
Cách trị nám da cho phụ nữ sau sinh
Nám da (melasma) là tình trạng da liễu phổ biến ở cả nam và nữ giới. Tuy nhiên, nám da thường xảy ra ở phụ nữ nhiều hơn, và đặc biệt nhiều nhất ở phụ nữ mang bầu và sau sinh. Vậy hãy cùng tìm hiểu cách trị nám da cho phụ nữ sau...
Yếu sinh lý và những điều cần biết
Sinh lý không chỉ là thước đo về sức khỏe mà còn là yếu tố ảnh hưởng đến phong độ, bản lĩnh, vị thế của các đấng mày râu trong lòng của phái đẹp, giúp họ có tâm lý vững vàng, thành công hơn trong cuộc sống. Yếu sinh lý...
 Tra cứu bệnh lý
Tra cứu bệnh lý
 Tra cứu dược liệu, thuốc & hoạt chất
Tra cứu dược liệu, thuốc & hoạt chất
 Tìm kiếm bác sĩ tư vấn theo chuyên khoa
Tìm kiếm bác sĩ tư vấn theo chuyên khoa
Vũ Văn Khiên
Tăng Hà Nam Anh
Năm sinh: 1974
Tỉnh/TP: TP Hồ Chí Minh
Phan Việt Nga
Nguyễn Duy Thắng
Vũ Thị Anh Đào
Vũ Văn Khiên
Tăng Hà Nam Anh
Năm sinh: 1974
Tỉnh/TP: TP Hồ Chí Minh
Phan Việt Nga
Nguyễn Duy Thắng
Vũ Thị Anh Đào
Vũ Văn Khiên
Nguyễn Duy Thắng
Vũ Văn Khiên
Nguyễn Duy Thắng
Tăng Hà Nam Anh
Năm sinh: 1974
Tỉnh/TP: TP Hồ Chí Minh
Vũ Thị Anh Đào
Tăng Hà Nam Anh
Năm sinh: 1974
Tỉnh/TP: TP Hồ Chí Minh
Vũ Thị Anh Đào
Vũ Thị Anh Đào
Vũ Thị Anh Đào
Tăng Hà Nam Anh
Năm sinh: 1974
Tỉnh/TP: TP Hồ Chí Minh
NGUYỄN LAM GIANG
Tăng Hà Nam Anh
Năm sinh: 1974
Tỉnh/TP: TP Hồ Chí Minh
NGUYỄN LAM GIANG
 Thaythuocvietnam TV
Thaythuocvietnam TV
-
Đầy bụng, khó tiêu
-
Đau cổ vai gáy
-
Biến chứng thần kinh do đái tháo đường
-
Căng thẳng tâm lý và yếu tố khởi phát cơn gout cấp
-
Cách làm giảm đau bụng kinh tại nhà
-
6 thói quen gây đau lưng và cách khắc phục
-
Cách giảm khàn tiếng tại nhà
-
Bảo vệ làn da cho người bệnh vảy nến
-
Dấu hiệu nhận biết bướu cổ tại nhà
-
Hậu quả của mất ngủ mạn tính
-
Triệu chứng bệnh u xơ tử cung thường bị bỏ qua
-
Nguyên nhân và triệu chứng bệnh suy thận
-
Tư vấn chăm sóc trẻ bị tay chân miệng tại nhà
-
Phụ nữ mang thai và tiêm phòng vắc xin covid 19
-
Một số giải đáp về Covid-19 mà phụ nữ mang thai và cho con bú cần biết
-
Cần làm gì khi đã tiêm đủ 2 mũi vaccine Covid-19?