Khảo sát tình trạng thiếu máu ở bệnh nhân sau ghép thận
Những Nội Dung Cần Lưu Ý
1. Tóm tắt
Nghiên cứu mô tả, tiến cứu tiến hành từ 1/2012 đến 6/2012 trên 227 bệnh nhân trưởng thành cả 2 giới được ghép thận từ 3 tháng trở lên, có tình trạng chức năng thận ổn định và đang theo dõi định kỳ tại Khoa Thận – Lọc máu Bệnh viện Hữu nghị Việt Đức. Các BN được khảo sát tình trạng thiếu máu và một số nguyên nhân gây thiếu máu. Kết quả cho thấy có 18,1% BN nghiên cứu có thiếu máu, hầu hết ở mức độ nhẹ, không có BN thiếu máu nặng. Phần lớn BN thiếu máu nằm trong độ tuổi 30-49, nữ giới hay bị thiếu máu hơn nam giới. Giá trị trung bình của các chỉ số xét nghiệm cơ bản đều nằm trong giới hạn bình thường, trừ ferritin huyết thanh tăng cao hơn trị số bình thường. Tình trạng tăng CRP và ferritin huyết thanh ghi nhận được ở 43,9% và 41,5% số BN thiếu máu. Bệnh thận mạn tính giai đoạn 1 và 2 tương ứng là 2,4% và 43,9%, còn giai đoạn 3 là 53,7%. Mặc dù không có triệu chứng lâm sàng, 58,5% số BN thiếu máu trong nghiên cứu có dấu hiệu viêm – loét dạ dày – tá tràng trên nội soi. Các nguyên nhân gây thiếu máu khác ít gặp ở nhóm BN nghiên cứu. Tình trạng thiếu máu khá phổ biến ở BN sau ghép tạng, ngay cả khi chức năng thận ghép còn rất tốt. Cần chủ động rà soát các nguyên nhân gây thiếu máu và xử lý sớm để hạn chế những ảnh hưởng tiêu cực của thiếu máu lên tình trạng chức năng thận ghép và tỷ lệ sống của BN ghép thận.
Từ khóa: thiếu máu, ghép thận.
Xem thêm: Hướng dẫn cách đọc kết quả xét nghiệm tổng thể phân tích tế bào máu trên máy tự động
2. Đặt vấn đề
Thiếu máu là một trong những biểu hiện thường xuyên và không hồi phục của bệnh thận mạn tính (BTMT). Tình trạng thiếu máu làm tăng nguy cơ tử vong ở các bệnh nhân (BN) có các bệnh lý mạn tính kèm theo. Trong dân số nói chung, thiếu máu mạn tính là một trong những nguyên nhân dẫn đến phì đại tâm thất trái và được công nhận là yếu tố nguy cơ cao ở các BN tử vong do nguyên nhân tim mạch [1] [4].
Hiện nay, với liệu pháp điều trị bằng bổ sung erythropoietin ngoại sinh, người ta đã cải thiện được đáng kể mức độ thiếu máu ở các BN bị BTMT. Tuy nhiên, tình trạng này thường xuất hiện khi mức lọc cầu thận (MLCT) giảm xuống dưới 40ml/phút/1,73m² và có khoảng 75% số BN bắt đầu lọc máu với nồng độ hemoglobin (Hb) từ 11g/ dl trở xuống [2].
Đối với các BN suy thận mạn tính nặng phải điều trị thay thế bằng phương pháp lọc máu chu kỳ, tình trạng thiếu máu rất thường gặp. Riêng đối với những người được ghép thận và nếu thận ghép hoạt động tốt, người ta kỳ vọng rằng tình trạng thiếu máu của BN sẽ được cải thiện bền vững mà không cần điều trị bổ sung. Tuy nhiên, trên thực tế vẫn có một tỷ lệ BN nhất định còn tồn tại tình trạng thiếu máu sau ghép thận mặc dù chức năng thận ghép trong giới hạn bình thường.
Vấn đề thiếu máu ở BN sau ghép thận được nhiều tác giả trên thế giới quan tâm, do tình trạng này cũng là yếu tố nguy cơ gây biến cố tim mạch, làm giảm tỷ lệ sống của bệnh nhân và của thận ghép. Ở Việt Nam, ghép tạng nói chung và ghép thận nói riêng vẫn là lĩnh vực còn khá mới mẻ, số lượng BN được ghép thận chưa nhiều và chưa có công trình nghiên cứu trong nước nào đánh giá một cách hệ thống về vấn đề này. Do vậy chúng tôi tiến hành đề tài “Khảo sát tình trạng thiếu máu bệnh nhân sau ghép thận’’ nhằm mục tiêu xác định tỷ lệ mắc, mô tả đặc điểm thiếu máu và tìm hiểu một số nguyên nhân gây thiếu máu ở BN sau ghép thận.
Xem thêm: Một trường hợp ghép thận tự thân hy hữu tại BV HN Việt Đức
3. Đối tượng và phương pháp nghiên cứu
Đây là nghiên cứu mô tả, tiến cứu, tiến hành từ tháng 01/2012 – 06/2012 trên tất cả BN trưởng thành, cả hai giới, đã được ghép thận và được theo dõi định kỳ tại Khoa Thận – Lọc máu Bệnh viện Hữu nghị Việt Đức.
Các BN được chọn vào nghiên cứu đã được ghép thận tối thiểu 3 tháng trước đó, có tình trạng chức năng thận ổn định (MLCT tính theo công thức Cockroft-Gault dao đông trong khoảng -1,0 đến +1,0 ml/phút/1,73m2/năm trong tối thiểu 2 năm [5]).
Chúng tôi loại ra khỏi nghiên cứu các BN bị mất máu cấp, đang trong tình trạng nhiễm trùng cấp tính, đang mắc các bệnh lý ác tính hoặc có thai.
Các BN được thăm khám lâm sàng kỹ, định lượng creatinine huyết thanh để ước tính MLCT theo công thức Cockroft-Gault và phân loại giai đoạn bệnh thận mạn tính (theo tiêu chuẩn của Hội Thận học Hoa Kỳ 2002), làm xét nghiệm công thức máu để phát hiện và phân loại tình trạng thiếu máu (theo tiêu chuẩn của WHO). Khi được phát hiện tình trạng thiếu máu, BN sẽ được làm các xét nghiệm và thăm dò để khảo sát nguyên nhân gây thiếu máu (chức năng gan, tình trạng sắt, vitamin B12, acid folic, tình trạng dinh dưỡng, viêm, nhiễm một số virus, nội soi dạ dày-tá tràng, xét nghiệm phân tìm hồng cầu và ký sinh trùng).
Các số liệu thu được xử lý bằng phương pháp toán thống kê y học, chương trình SPSS 16.0.
Sự khác biệt có nghĩa thống kê sử dụng theo p <0,05 hoặc tính theo khoảng tin cậy 95%.
Thông tin của BN được bảo mật và chỉ nhằm bảo vệ và nâng cao sức khỏe mà không nhằm mục đích nào khác.
Các xét nghiệm và thăm dò được thực hiện theo đúng quy trình khám chữa bệnh, không phải là nghiên cứu can thiệp và không gây thêm bất cứ nguy cơ nào cho người bệnh tham gia nghiên cứu.
Xem thêm: Phẫu thuật cắt đường thông động – tĩnh mạch chạy thận nhân tạo do biến chứng hoặc sau ghép thận
4. Kết quả
Có 227 BN (152 nam – 66,9% và 75 nữ – 31,1%) đáp ứng tiêu chuẩn lựa chọn và được đưa vào nghiên cứu. Chúng tôi phát hiện được 41 người có thiếu máu, chiếm tỷ lệ 18,1%.
Đặc điểm lâm sàng của nhóm 41 BN có thiếu máu được trình bày ở bảng 1.
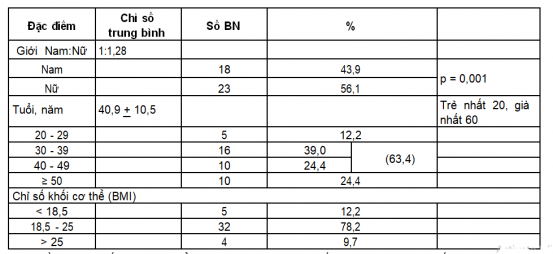
Bảng 1. Đặc điểm lâm sàng của nhóm bệnh nhân thiếu máu (n=41)
Phần lớn BN thiếu máu ở độ tuổi 30-49, và nữ giới hay bị thiếu máu hơn nam giới. Rất ít BN bị thừa cân.
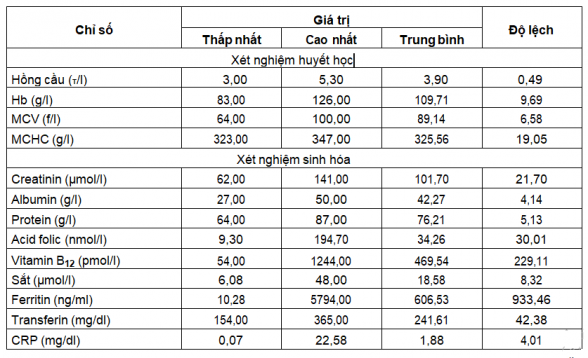
Bảng 2. Kết quả một số chỉ số xét nghiệm máu của nhóm BN có thiếu máu (n=41)
Giá trị trung bình các xét nghiệm huyết học và sinh hóa đều nằm trong giới hạn bình thường mặc dù dao động trong một dải khá rộng, chỉ riêng ferritin huyết thanh là ở mức cao.
Xem xét tình trạng thiếu máu ở nhóm BN nghiên cứu, chúng tôi nhận thấy hầu hết các trường hợp chỉ thiếu máu mức độ nhẹ, không có ai thiếu máu nặng. Có tới 36,6% số BN thiếu máu có kích thước hồng cầu bất thường (bảng 3).
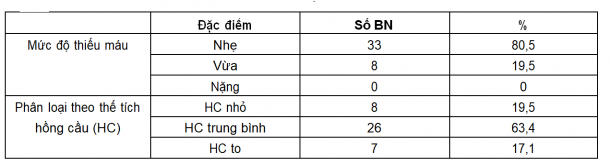
Bảng 3. Phân loại thiếu máu
Các nguyên nhân có thể liên quan đến tình trạng thiếu máu được khảo sát và kết quả được trình bày ở bảng 4.
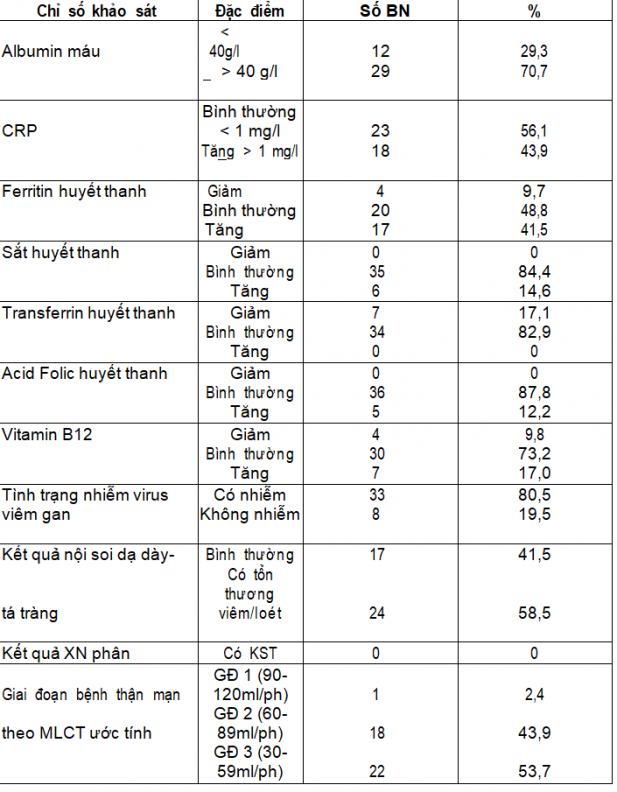
Bảng 4. Các nguyên nhân liên quan đến tình trạng thiếu máu
Không ghi nhận được rõ tình trạng thiếu sắt hay thiếu acid folic ở các BN nghiên cứu, nhưng có một tỷ lệ nhỏ BN thiếu vitamin B12. Hơn 40% số BN nghiên cứu có chỉ điểm của tình trạng viêm. Gần một nửa số BN thiếu máu vẫn có chức năng thận tốt (BTMT giai đoạn 1-2). Đặc biệt, 58,5% số BN này có biểu hiện tổn thương niêm mạc dạ dày-tá tràng trên nội soi.
5. Bàn luận
Tỷ lệ thiếu máu ở BN sau ghép thận trong nghiên cứu của chúng tôi là 18,1%, mặc dù không phải rất cao so với số liệu được một số tác giả nước ngoài đã công bố [9], nhưng vẫn đáng được ghi nhận và lưu ý xứng đáng. Nhìn chung, tình trạng thiếu máu ở các BN sau ghép thận chưa được chú ý đến một cách đầy đủ. Đối với nhóm BN này, người ta quan tâm nhiều hơn đến tình trạng thải ghép và sử dụng các thuốc ức chế miễn dịch, cũng như giải quyết các biến chứng khác. Tuy nhiên, tình trạng thiếu máu có thể dẫn đến phì đại tâm thất trái, suy tim xung huyết, góp phần làm tăng tỷ lệ biến cố tim mạch gây tăng tỷ lệ tử vong. Đây cũng là yếu tố nguy cơ làm tăng tỷ lệ thải ghép, làm tiến triển BTMT ở BN ghép thận. Nhóm nghiên cứu Darshika Chhabra theo dõi 1023 BN sau ghép thận trong thời gian 4 năm nhận thấy có sự liên quan giữa tình trạng thiếu máu với tỷ lệ tử vong và thải ghép [3]. Việc phát hiện sớm và điều trị tối ưu tình trạng thiếu máu ở BN sau ghép thận góp phần cải thiện chất lượng cuộc sống cũng như giảm tỷ lệ tử vong cho nhóm BN này.
Tỷ lệ thiếu máu ở nữ giới cao hơn rõ rệt so với nam giới trong nhóm nghiên cứu của chúng tôi và điều này có thể liên quan đến tình trạng kinh nguyệt ở phụ nữ. Nhóm tác giả TC Mix cũng có nhận xét tương tự và coi sự xuất hiện trở lại chu kỳ kinh nguyệt ở phụ nữ là một yếu tố liên quan đến thiếu máu [7]. Bên canh đo, co thê phu nư thương co xu hương ăn kiêng đê giam cân hoăc giữ cân ổn định.
Cũng như ở các BN bị BTMT khác, tình trạng chức năng thận ghép có ảnh hưởng rõ rệt lên tình trạng thiếu máu ở BN sau ghép thận. Tình trạng thiếu máu thường được quan sát thấy từ khá sớm, khi MLCT bắt đầu suy giảm và tỷ lệ cũng như mức độ thiếu máu tăng dần cùng với sự tiến triển của BTMT. Tuy nhiên, nếu chức năng thận ghép trong giới hạn bình thường, cần tìm nguyên nhân gây thiếu máu khác. Tình trạng viêm mạn tính là một trong những nguyên nhân không kinh điển gây thiếu máu ngày càng được quan tâm. Một số tác giả đề cập tới tình trạng viêm trong các nghiên cứu BN thiếu máu sau ghép thận thông qua giá trị của CRP. Nghiên cứu của Winkelmayer nhận thấy 40,0% BN có chỉ số CRP cao hơn bình thường [10], cũng tương tự như kết quả của chúng tôi. Bên cạnh đó, sự tăng ferritin máu va co thê đi kem vơi transferrin mau giảm đôi khi cũng liên quan đên tinh trang viêm man tinh sau ghep thân. Điều này nhiêu khi gây kho khăn cho viêc chân đoan tinh trang thiêu mau do thiêu săt. Chúng tôi không ghi nhận được tình trạng thiếu sắt ở nhóm BN nghiên cứu. Tuy nhiên, Lorenz phát hiện 20,1% BN có thiếu sắt trong tổng số 438 BN ghép thận ở Áo [6], Moore và cộng sự phát hiện ra rằng 60,0% BN ghép thận không có thiếu sắt ở thời điểm bắt đầu ghép đã rơi vào tình trạng thiếu sắt sau ghép thận 6 tháng [8]. Mặc dù tình trạng thiếu hụt vitamin B12, acid folic chưa phải là đáng kể trong nghiên cứu này, do số lượng BN nghiên cứu chưa nhiều, chúng tôi cho rằng vẫn cần lưu ý đến vấn đề này.
Tình trạng viêm loét dạ dày – tá tràng cũng có thể là một yếu tố góp phần gây thiếu máu. Các BN nghiên cứu của chúng tôi mặc dù không có triệu chứng chủ quan rõ rệt, nhưng được chủ độngthăm dò bằng nội soi đường tiêu hóa trên. Ngoài việc phát hiện các tổn thương viêm-loét, đây có lẽ cũng là một thăm dò cần thiết để phát hiện sớm ung thư dạ dày ở nhóm đối tượng có nguy cơ cao này. Mặc dù không tìm thấy dấu hiệu nhiễm ký sinh trùng trong phân ở nhóm BN nghiên cứu, chúng ta không nên quên tình trạng bệnh lý này trong điều kiện Việt Nam. Chúng tôi chưa thực hiện được xét nghiệm tìm Parvovirus B19 do chưa có phương tiện trong nước, tuy nhiên đây cũng là một nguyên nhân gây thiếu máu khó điều trị và có thể tới mức độ nặng, gây nguy hiểm cho người nhận thận.
6. Kết luận
Tỷ lệ thiếu máu ở BN sau ghép thận trong nghiên cứu là 18,1%. Hầu hếu các BN chỉ thiếu máu nhẹ, không có thiếu máu nặng. Tình trạng thiếu máu ở nhóm BN sau ghép thận có thể liên quan đến tình trạng chức năng thận, tuy nhiên cần lưu tâm đến những nguyên nhân khác như tình trạng thiếu vitamin B12, thiếu acid folic, thiếu sắt, viêm và các thương tổn viêm-loét niêm mạc dạ dày-tá tràng. Vẫn còn một số nguyên nhân gây thiếu máu riêng biệt ở nhóm BN ghép thận/tạng như tình trạng nhiễm Parvovirus B19 chưa được phát hiện do thiếu phương tiện xét nghiệm
Tài liệu tham khảo
1. Al-Ahmad A, Rand WM, Manjunath G, Konstam MA, Salem DN, Levey AS, Sarnak MJ: Reduced renal function and anemia as risk factors for mortality in patients with left ventricular dysfunction. J Am Sb Cardiol 38: 955 – 962, 2001.
2. Anil K. Agarwal, MD – Practical Approach to the Diagnosis and Treatment of Anemia Associated With CKD in Elderly, Jamda – November, 2006.
3. Darshika Chhabra, Monica Grafals, Anton I. Skaro, Michele Parker, Gallon Lorenzo: Impact of Anemia after Renal Transplantation on Patient and Graft Survival and on Rate of Acute Rejection. Clin J Am Soc Nephrol. 2008 July; 3(4):1168 – 1174.
4. Hessel F. Groenveld, MD – Anemia and Mortality in Heart Failure Patients.
5. John S Gill, Marcello Tonelli, Christian H. Mix, Brian J.G. Pereira: The change in Allograft function among long-term kidney transplant recipients. JASN (2003) 14: 1636 – 1642.
6. Lorenz M, J Kletzmayr, Perschl A, A Furrer, Horl WH, Sunder Plassmann G: And iron deficiency anemia in longterm kidney transplant recipients. J Am Soc Nephrol 2002, 13 (3): 794 – 797.
7. Mix TC, Kazmi W, Khan S, Ruthazer R, Rohrer R, BJ Pereira, Kausz AT: Anemia: a continuing problem following kidney transplantation. Am J Transplant. 2003 Nov; 3(11): 1426 – 33.
8. Moore LW, Smith SO, RP Winsett, Archiardo SR, Gaber AO: Factor affecting erythropoietin production and corection of anemia in kidney transplant recipients. Clin Transplant.
Xem thêm: Suy thận cấp
Tác giả: Hà Phan Hải An, Lê Thị Hương Thủy
Xuất bản: Tài liệu Hội nghị khoa học Nội khoa toàn quốc 2015.













 KHÓA ĐÀO TẠO CẤP CME
KHÓA ĐÀO TẠO CẤP CME
 HỘI THẢO KHOA HỌC
HỘI THẢO KHOA HỌC KHẢO SÁT ĐÀO TẠO Y KHOA LIÊN TỤC
KHẢO SÁT ĐÀO TẠO Y KHOA LIÊN TỤC


