Hội chứng tiền đình cấp: Chẩn đoán phân biệt đột quỵ thân não, tiểu não và viêm thần kinh tiền đình
Tổn thương cấp tính một bên tiền đình trung ương hay ngoại biên gây hội chứng tiền đình cấp, triệu chứng lâm sàng gồm: chóng mặt dữ dội, buồn nôn và nôn, giật nhãn cầu tự phát và đi lại lảo đảo.
Xem thêm: Hướng dẫn chẩn đoán các dạng chóng mặt trên lâm sàng
Trên 25% bệnh nhân nhập cấp cứu chẩn đoán nhồi máu tiểu não dưới chỉ có triệu chứng đơn thuần chóng mặt dữ dội, giật nhãn cầu và đi lại lảo đảo.
Trong thực hành cấp cứu thần kinh, người thầy thuốc cần phải chẩn đoán chính xác đột quỵ liên quan tiểu não dưới bởi vì phù tiểu não có thể gây chèn ép thân não và tử vong nếu không can thiệp phẫu thuật kịp thời. Tuy nhiên hầu hết bênh nhân nhồi máu tiểu não dưới phục hồi tốt và thường chẩn đoán nhầm tổn thương tiền đình ngoại biên. Nhồi máu tiểu não dưới có thể do tắc động mạch tiểu não dưới trước hay sau (AICA, PICA) do thuyên tắc hay huyết khối, chẩn đoán nguyên nhân và điều trị phòng ngừa sớm hội chứng tiền đình cấp do thiếu máu sẽ làm giảm đột quỵ tái phát.
Những Nội Dung Cần Lưu Ý
1. Giải phẫu chức năng và hệ thống cung cấp máu cho tiền đình ốc tai
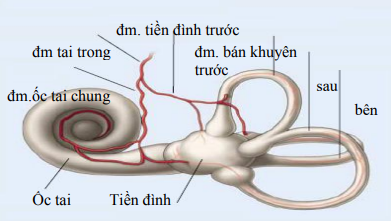
Hệ thống tiền đình ngoại biên gồm mê đạo tiền đình và thần kinh tiền đình.
Mê đạo tiền đình chứa các thụ thể cảm giác thăng bằng nằm trong 3 ống bán khuyên và cơ quan sỏi tai (soan nang và cầu nang), mê đạo thính lực, ốc tai chứa các thụ thể cảm giác thính lực.
Các sợi hướng tâm tiền đình ngoại biên đến nhân tiền đình ở thân não và từ nhân tiền đình đi đến nhân vân nhãn, tiểu não và các vùng ở vỏ não. Sự nối kết tiền đình mắt làm mắt chuyển động nhịp nhàng về hướng đối bên khi xoay đầu và chuyển động tịnh tiến của đầu, cho phép cố định được thị giác trong khi chuyển động đầu.
Tiền đình trung ương và ngoại biên còn tham gia khẩn cấp duy trì phản xạ tiền đình tuỷ và ổn định tư thế. Cắt bỏ mê đạo hay dây thần kinh VIII một bên làm giảm tín hiệu hướng tâm cùng bên và gây giật nhãn cầu với pha nhanh đối bên tổn thương, bệnh nhân có xu hướng ngã hay nghiêng về bên tổn thương. Bệnh nhân nhanh chóng cải thiện khi có sự thích ứng của hệ thống trung ương.
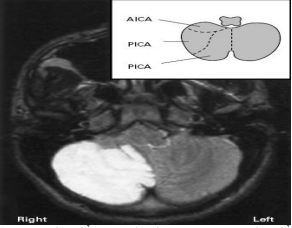
(AICA: đm tiểu não dưới trước, PICA: đm tiểu não dưới sau) MRI nhồi máu tiểu não dưới (P)
Tiểu não cũng nhận được sự phóng chiếu từ mê đạo tiền đình, thần kinh tiền đình và nhân tiền đình ở thân não và phóng chiếu ngược lại nhân tiền đình kiểm soát vận động mắt và phản xạ tư thế. Mạch máu cung cấp cho mê đạo tiền đình ngoại biên, dây thần kinh tiền đình cũng như nhân tiền đình ở thân não và tiểu não xuất phát từ hệ thống động mạch sống nền. Động mạch tai trong, một nhánh của AICA cung cấp máu cho tiền đình và mê đạo thính lực.
2. Đánh giá bệnh nhân có hội chứng tiền đình cấp
2.1. Chóng mặt và chẩn đoán phân biệt dựa trên cơ sở diễn tiến thời gian
Chóng mặt là ảo giác vận động, là triệu chứng chính của rối loạn tiền đình.
Chóng mặt điển hình là kiểu xoay tròn, có thể mọi vật xung quanh hay chính bản thân xoay tròn., nhưng cũng có thể là ảo giác nghiêng ngã một bên hay lắc lư. Chóng mặt kiểu xoay có thể do tổn thương các ống bán khuyên hay hệ thống tiền đình trung ương.
Chóng mặt cấp thường gây cảm giác mất thăng bằng khi đứng hay đi và phối hợp với buồn nôn, nôn và rối loạn thần kinh thực vật.
Nguyên nhân chóng mặt cấp có thể phân biệt dựa vào diễn tiến, thời gian và tái phát ảo giác vận động.
- Vài giây đến vài phút : chóng mặt tư thế kịch phát lành tính, cơn thoáng thiếu máu hệ thống động mạch sống nền (vertebrobasilar TIA)
- Vài phút đến vài giờ: bệnh Meniere, migraine kèm chóng măṭ.
- Vài ngày: viêm thần kinh tiền đình, viêm mê đạo, đột quỵ tiểu não, bệnh lý thoái hoá myeline
- Hằng địṇh, không cải thiên trong nhiều tuần: thường do nguyên nhân tâm lý.
2.2. Phân biệt viêm thần kinh tiền đình và đột quỵ
Hội chứng tiền đình cấp nguyên nhân thường gặp như viêm thần kinh tiền đình (viêm mê đạo) và tổn thương trung ương (đột quỵ sống nền (83%), xơ cứng nhiều chỗ (11%), nguyên nhân khác (6%)).
Trên 50% đột quỵ sống nền không có thiếu hụt thần kinh khu trú.
Hàng năm khoảng 2,6 triệu bệnh nhân chóng mặt nhập cấu cứu, 5% ( 100.000-150.000 ) có đột quỵ, hầu hết vùng bên thân não (lateral brainstem) hay tiểu não dưới (Mayo Clinic Proceedings (2008;83:765-75)). 35% có thể chẩn đoán sai (tỉ lệ cao so các loại đột quỵ khác) (2006;37:2484-7). Một nghiên cứu khác cho thấy 40% chẩn đoán sai, tử vong hay tàn phế rất cao.
Thăm khám lâm sàng bệnh nhân có hội chứng tiền đình cấp có thể giúp phân biệt rối loạn tiền đình ngoại biện như viêm thần kinh tiền đình với đột quỵ thân não hay tiểu não.
Chẩn đoán phân biệt rất quan trọng, đột quỵ tiểu não dưới gây phù tiểu não, chèn ép thân não, tử vong nếu không can thiệp kịp thời. Tuy nhiên đa số nhồi máu tiểu não dưới không chèn ép thân não hồi phục tốt dẫn đến chẩn đoán viêm thần kinh tiền đình, đột quỵ tái phát do không điều trị dự phòng tốt.
Có 3 bước khám mắt tại gường gồm: test xoay đầu nhanh (Head Impulse test), rung giật nhãn cầu (Nystagmus) và test lệch(Test of Skew ) viết tắt test HINTS, ở bệnh nhân có hội chứng tiền đình cấp có thể phát hiện đột quỵ với độ nhạy lớn hơn MRI khuyếch tán(diffusion-weighted imaging, DWI) trong 24-48 giờ đầu.
– Test lắc đầu ngang (horizontal head impulse test (h-HIT)
Tiên đoán đột quỵ trong hội chứng tiền đình cấp cấp, được mô tả đầu tiến 1988 bởi Halmagyi và Curthoys, test đánh giá chức năng phản xạ tiền đình mắt( VOR). Test bình thường trong đột quỵ và bất thường hay yếu trong viêm thần kinh tiền đình.
– Test nystagmus
Thay đổi hướng nystagmus khi nhìn chăm chú (gaze) thay đổi, nystagmus dọc và xoay dấu hiệu bệnh lý đột quỵ tiểu não. Ưu thế nystagmus ngang, đâp theo một hướng và tăng cường độ khi nhìn theo hướng nystagmus pha nhanh trong viêm thần kinh tiền đình. Tuy nhiên hầu hết đột quỵ cấp tiểu não dưới, nystagmus ưu thế ngang giống ngoại biên, phân biệt là thay đổi hướng khi thay đổi nhìn chăm chú và không ức chế khi cố định thị giác.
– Test lệch nghiêng (skew deviation)
Yếu tố tiên đoán đột quỵ thứ ba là test lệch nghiêng, mất sự thẳng hàng nhãn cầu theo chiều dọc do sự mất cân bằng phóng lực tiền đình bên phải và bên trái (neural firing). Lệch nghiêng phát hiên bằng test che mắt thay đổi 2 bên (alternate cover testing). Đây là dấu hiệu xác định bệnh lý hố sau, thường gặp nhất trong đột quỵ thân não và chỉ điểm tắc động mạch thân nền.
– Kết quả HINTS (Head Impulse-Nystagmus- Test of Skew)
Impulse Normal (test xoay đầu nhanh bình thường)
Fast-phase Alternating (pha nhanh nystagmus thay đổi khi thay đổi hướng nhìn chăm chú)
Refixation on Cover Test (mất lệch trục theo chiều dọc trong test che một mắt)
→ Chẩn đoán nhồi máu (INFARCTs)
Test HINTS phát hiên đột quỵ với độ nhạy 100% và độ đặc hiệu 96%. Trong khi MRI đầu tiên với DWI phát hiện đột quỵ độ nhạy 88% và độ chuyên biệt 100% . Các dấu hiêu thần kinh để phát hiện đột quỵ như thất điều chi, thân, liệt nữa người hay liệt chức năng nhìn ( limb ataxia, severe truncal ataxia, hemiparesis, or gaze palsy) độ nhạy 64% và độ đặc hiệu 100% . Jorge và cộng sự khảo sát 101 bệnh nhân có hội chứng tiền đình cấp(25 trường hợp ngoại biên và 76 tổn thương trung ương) kết luận test skew tiên lượng tổn thương thân não trong hội chứng tiền đình cấp, trong khi sự bất thường trong test xoay đầu nhanh ngang chẩn đoán sai trong tổn thương ngoại biên. Test 3 bước khám mắt chẩn đoán đột quỵ nhạy hơn trong hội chứng tiền đình cấp so MRI (Stroke.2009:3504-3510). Theo tác giả Newman-Toker test xoay đầu nhanh ngang là dấu hiệu tốn nhất tiên đoán đột quỵ với độ nhạy 90% và độ đặc hiệu 100%.
Trong điều kiện hiện nay chẩn đoán đột quỵ thiếu máu cấp hố sau, chụp cắt lớp điện toán(CT scan) không cản quang chỉ nhạy 16%, trong khi MRI với DWI còn hạn chế, 3 bước khám mắt tại gường HINTS có thể bổ sung giúp chẩn đoán đột quỵ, đặc biệt ở bệnh nhân lớn tuổi có yếu tố nguy cơ mạch máu.
Xem thêm: Khám và phát hiện triệu chứng thần kinh – PGS.TS Nguyễn Chương
PGS.TS Cao Phi Phong, Bộ môn thần kinh ĐHYD TP.HCM
Hội đột quỵ Việt Nam
Nguồn Nội khoa Việt Nam














 KHÓA ĐÀO TẠO CẤP CME
KHÓA ĐÀO TẠO CẤP CME
 HỘI THẢO KHOA HỌC
HỘI THẢO KHOA HỌC KHẢO SÁT ĐÀO TẠO Y KHOA LIÊN TỤC
KHẢO SÁT ĐÀO TẠO Y KHOA LIÊN TỤC


